Мультисистемный воспалительный синдром как лечить
Тень СOVIDа: опасный синдром поражает четыре системы органов переболевших
Вылечившихся от коронавируса и перенесших его в легкой форме может ожидать новая проблема. У переболевших всё чаще выявляют мультисистемный воспалительный синдром — тяжелое осложнение при COVID-19, которое возникает через какое-то время после самой инфекции. Сперва считалось, что он характерен только для детей, однако ученые стали фиксировать схожие симптомы и у взрослых, а недавно эту патологию выделили в отдельное заболевание. Ученые из США опубликовали исследование, в котором показали, что у взрослых синдром поражает больше систем организма, чем было описано у детей: одновременно страдают почки, легкие, желудочно-кишечный тракт, сердечно-сосудистая система, другие органы и ткани. Как пояснили «Известиям» в ЦНИИ эпидемиологии Роспотребнадзора, причины развития заболевания по-прежнему неясны, а синдром пока остается редким как для детей, так и для взрослых.
Болезненный квартет
Мультисистемный воспалительный синдром, который, как считалась ранее, развивается после коронавирусной инфекции только у детей (MIS-C — Multisystem Inflammatory Syndrome in Children), поражает и взрослых. Как выяснили ученые из отделения сердечно-сосудистой медицины медицинского факультета Университета Вандербильта в Теннесси, у переболевших старше 18 лет недуг развивается тяжелее и поражает сразу четыре системы органов.
Информация о первых единичных случаях развития опасного постковидного недуга, схожего с болезнью Кавасаки, стала появляться в прошлом году, а весной ему дали и собственное название по аналогии с «детской версией»: MIS-A — Multisystem Inflammatory Syndrome in adult. Как указано на сайте американского регулятора CDC, «как и у детей, у взрослых, инфицированных вирусом, вызывающим COVID-19, симптомы MIS-A могут развиваться через несколько дней или недель после болезни. MIS-A — это состояние, при котором проблемы могут возникать в разных органах, таких как сердце, желудочно-кишечный тракт, кожа или мозг».
Подтвердили факт множественных повреждений в организме взрослых и специалисты из Теннесси на основе данных 7,2 тыс. пациентов с признаками коронавирусной инфекции. Из них 839 (11,7%) были госпитализированы с положительным результатом теста на SARS-CoV-2 в течение периода исследования. Из них 156 пациентов (18,6%) были отнесены к группе риска MIS-A, а 683 (81,4%) классифицированы как носители острой инфекции. В итоге всего 15 пациентов из группы риска соответствовали критериям мультисистемного воспалительного синдрома, остальные были исключены из анализа.
Выяснилось, что синдром поражал большее количество систем организма одновременно, чем было описано ранее. «Среднее количество задействованных систем органов было равно четырем. Чаще всего страдали желудочно-кишечный тракт, гематологическая и почечная системы», сказано в выводах статьи. Части пациентов потребовалась искусственная вентиляция легких. Специалисты заключают, что синдром пока фиксируется редко и необходимо его дальнейшее изучение для проработки схем лечения.
Другие проблемы
Первые сообщения о развитии мультивоспаления у взрослых стали появляться в сентябре прошлого года, рассказал «Известиям» заместитель директора по научной работе ЦНИИ эпидемиологии Роспотребнадзора, член-корресподент РАН Александр Горелов. По его словам, симптомокомплекс и у детей, и у взрослых фактически одинаков. Он проявляется в виде стойкой лихорадки более пяти дней, гипотензии (снижение артериального давления более чем на 20% от исходного), полиорганными нарушениями — патологиями сердечно-сосудистой системы, желудочно-кишечного тракта, почек, гематологическими, дерматологическими, неврологическими симптомами.
— Дети легче переносят коронавирус, поэтому такие грозные симптомы, которые проявляются при мультивоспалительном синдроме, сразу обратили на себя внимание, — отметил Александр Горелов. — У взрослых же была масса других проблем, и постковид достаточно ярко выражен. Поэтому на него обратили внимание чуть позже. У взрослых к этому синдрому может добавиться обострение хронических заболеваний, ведь сам по себе коронавирус может служить как причиной, так и триггером, пусковым механизмом для обострения заболеваний.
Поэтому сам синдром был описан и выделен в отдельную группу позже, однако его также можно отнести к постковидному синдрому, рассказали в ЦНИИ эпидемиологии Роспотребнадзора.
В поисках причин
Мультисистемный воспалительный синдром — достаточно редкое явление как у детей, так и у взрослых, подчеркнул в разговоре с «Известиями» директор Научно-клинического центра прецизионной и регенеративной медицины КФУ Альберт Ризванов. Однако причины его развития по-прежнему не установлены.
— Есть несколько гипотез на этот счет. Например, то, что антитела, которые вырабатываются против COVID-19, каким-то образом нарушают работу организма. Более того, при коронавирусе иммунитет испытывает огромный стресс. Организм борется с инфекцией, запуская различные иммунные ответы. Примером тому может быть цитокиновый шторм, когда не сам вирус убивает человека, а реакция иммунитета на него. СOVID вызывает проблемы со свертываемостью крови, что приводит к сердечно-сосудистым нарушениям. Мультивоспалительный синдром — еще один пример, — сказал эксперт.
Как пояснил Альберт Ризванов, немаловажную роль тут должна играть генетика, которой и обусловлены реакции иммунитета на патоген. Необходимо также помнить, что у пациентов, заразившихся новой коронавирусной инфекцией в любом возрасте, зачастую развиваются аутоимунные реакции, сообщила «Известиям» профессор, главный инфекционист ГК «Медси» Ирина Шестакова. Поэтому, даже если человек переболел легко, последствия перенесенной коронавирусной инфекции могут быть серьезными.
— Понятно, что есть прямое цитопатическое действие вируса, которое заключается в его способности проникать в клетки через рецептор ACE-2. И этот фермент есть практически на всех эпителиальных и эндотелиальных клетках организма. При этом патологии как легких, так и других тканей и органов вызваны не только прямым повреждающим действием вируса, но и аутоиммунной реакцией, — рассказала Ирина Шестакова.
Как писали «Известия» ранее, специалисты Роспотребнадзора установили, что чаще MIS-C возникает у детей с избыточным весом, которые не получали противовирусной терапии в дебюте заболевания.
Мультисистемный воспалительный синдром после Covid-19 вызывает сильное повреждение сердца у детей
Новое детское заболевание, по-видимому, ассоциированное с вирусом SARS-CoV-2, может затрагивать множественные системы органов
Мультисистемный воспалительный синдром у детей (MIS-C), который связывают с Covid-19, способен наносить тяжелые повреждения сердцу, последствия которых требуют пожизненного наблюдения. Детальный обзор имеющихся данных по этому заболеванию описан в журнале The Lancet.
Клинические наблюдения показали, что MIS-C способен поражать детей, которые были полностью здоровы, без каких-либо предвестников заболевания спустя 3-4 недели после асимптоматической инфекции. Дети не проявляли никакой классической симптоматики с поражением верхних дыхательных путей при Covid-19.
Результаты работы рассматривают 662 случая MIS-C синдрома по всему миру с 1 января по 25 июля. Среди основных находок исследования: 71% детей находились в отделении интенсивной терапии, 22,2% потребовалось проведение механической искусственной вентиляции, 4,4% – экстракорпоральной мембранной оксигенации, у 60% развился шок, средняя длительность пребывания в стационаре 7,9 дней. По клинической картине: у 100% детей была лихорадка, у 73,7% абдоминальные боли или диарея, у 68,3% рвота. Отклонения от нормальной картины ЭКГ были у 54% обследованных детей. Из всех случаев 11 детей (1,7%) погибли.
Повреждения были представлены дилятацией коронарных сосудов (этот феномен также наблюдается при болезни Кавасаки), снижение фракции выброса, у около 10% детей была диагностирована аневризма коронарного сосуда.
После детального обследования оказалось, что около половины детей имели сопутствующие патологии, среди них половина имела избыточную массу тела или ожирение. Ожирение приводит к более плохим исходам инфекции как у взрослых, так и у детей.
Это новое детское заболевание, по-видимому, ассоциированное с вирусом SARS-CoV-2, может затрагивать множественные системы органов. Это может быть как сердце и легкие, так и желудочно-кишечный тракт или нервная система – такое разнообразие проявлений является крайне сложным для распознания в клинической практике. Уровень воспаления при этом превосходит таковой при болезни Кавасаки или токсическом шоковом синдроме. Врачи планируют пристально следить за состоянием здоровья детей с MIS-C, чтобы оценить долгросрочные последствия заболевания.
Мультисистемный воспалительный синдром как лечить
С момента появления дельта-штамма дети стали болеть ковидом в десятки раз чаще. В Иркутской области сейчас находятся под наблюдением свыше трёх тысяч детей с коронавирусом.
Инфекция у маленьких пациентов протекает по-разному, у кого-то и вовсе бессимптомно. Но есть и тяжёлые случаи, когда дети попадают в реанимацию. Иногда последствия болезни дают о себе знать только через 3-4 недели после перенесённого ковида. Именно в этот период развивается одно из самых опасных осложнений – мультисистемный воспалительный синдром, или ещё его называют Кавасаки-подобный. Лечат его кардиологи, поскольку при таком осложнении страдают сосуды сердца и других внутренних органов. Как говорят врачи, происходит иммунная поломка. По данным исследований, Кавасаки-подобный синдром возникает у одного из 4 тысяч детей, перенёсших ковид. Да, частота этого осложнения невелика, но оно протекает очень тяжело – в течение 2-3 дней, пока врачи и родители пытаются понять, что происходит с ребёнком, наступает критическое состояние.
Лечат таких пациентов в Иркутской областной детской клинической больнице. Большинство детей доставляют сюда санавиацией, сразу в реанимацию. С начала пандемии через кардиологическое отделение прошло уже 34 таких пациента. Абсолютно разного возраста – с первого года жизни до 18 лет. Сейчас на пике четвёртая волна пандемии – самая мощная из всех, детей она догонит через 3-4 недели. Это значит, что к началу декабря стоит ожидать массового поступления маленьких пациентов с Кавасаки-подобным синдромом.
Как родителям и медикам не просмотреть симптомы опасного осложнения, рассказывает главный детский кардиолог Иркутской области, профессор, доктор медицинских наук Людмила Брегель. Именно Людмила Владимировна стояла у истоков изучения болезни Кавасаки в России. Ещё 20-30 лет назад этот диагноз в нашей стране почти никто не ставил.
Болезнь проявляется лихорадкой и шоком
— Людмила Владимировна, как распознать мультисистемный воспалительный синдром? И знают ли о новом осложнении педиатры на периферии? Ведь именно из районов поступают самые непростые пациенты, с госпитализацией которых затянули.
В нашей клинике с такими пациентами работает мультидисциплинарная команда – в диагностику и лечение пациентов вовлечены почти все службы – как диагностические, так и лечебные (ревматологи, гематологи, реаниматологи, хирурги, неврологи, нефрологи, службы сложной лабораторной, лучевой, функциональной диагностики, специалисты по ультразвуку, компьютерной и магнито-резонансной томографии). И выздоровление пациента зависит, без преувеличения, от всех врачей команды.
Для коллег из других лечебных учреждений здесь один совет: врачам нужно быть настороженными и помимо привычного диагноза ОРВИ, пневмонии думать о том, что может быть ещё и такое осложнение. Родителям нужно не тянуть и сразу обращаться за медпомощью, чтобы как можно раньше госпитализировать ребёнка.
— Сколько времени уходит на выздоровление? И вообще возможно ли здесь полное восстановление?
— В основном дети восстанавливаются полностью. Но есть и очень тяжёлые случаи. Например, сейчас готовится к выписке 4-летняя девочка, которая пролежала у нас около полугода. У неё произошло необратимое поражение головного мозга. Когда ребёнка вылечили, головной мозг восстановиться уже не смог. Малышка выходит с тяжёлым неврологическим дефектом, потому что шок у нее развился молниеносно – в течение 1-2 часов.
Противовирусные – зло?
— Правда ли, что развитие Кавасаки-подобного синдрома может быть спровоцировано неправильным лечением COVID-19, в частности приёмом противовирусных препаратов?
— Часто вирусные заболевания в домашних условия любят лечить так называемыми противовирусными препаратами, которые являются стимуляторами иммунной системы. В представлении обывателей противовирусный препарат – это препарат, убивающий вирус. Но в мире нет лекарства против всех вирусов, только от отдельных – например, от герпеса, гриппа. Большинство условно называемых противовирусными препаратов – это иммуностимуляторы, которые увеличивают выработку некоторых активных компонентов иммунного ответа. Считается, если ты принял такой препарат, клетки иммунной системы заработали лучше. И вот представьте себе, когда всё это ложится на ситуацию с Кавасаки-подобным синдромом, где тяжесть заболевания связана как раз с избыточным иммунным ответом. Фактически это подливание масла в огонь. В случае с другими заболеваниями эти «противовирусные» чаще всего просто неэффективны. В мире их никто не применяет.
— Почему тогда педиатры продолжают их выписывать при каждом чихе?
— Потому что стимуляторы иммунного ответа почему-то включены в нашей стране как обязательные препараты в алгоритм лечения обычных вирусных инфекций. Но при новой коронавирусной инфекции Covid-19, наиболее тяжелые формы которой протекают как раз вследствие гипериммунного ответа, эта рекомендация может быть просто опасной.
— Сейчас идут споры о том, нужно ли детей вакцинировать от коронавируса. Как вы считаете?
— Конечно, нужно. От большинства особо опасных инфекций человечество спаслось вакцинами. Я не знаю, откуда у людей средневековое представление о чипировании и прочих мифах.
Главное – любить ребёнка
— Вы более 40 лет в педиатрии. Какой совет вы бы дали родителям, как врач, профессор, просто как человек.
— Любите своих детей. В этом залог здоровья, успеха ребёнка. Но важно, чтобы эта любовь была умной. Некоторые считают, что любить ребёнка – это его вкусно накормить и хорошо одеть. А вкусно накормить – это значит сводить в кафе фасфуда. Отсюда эпидемия ожирения и сахарного диабета.
Я за умную любовь, за доверие к ребёнку, за то, чтобы растить из него своего друга, а не фотомодель или профессионального спортсмена. Любовь к ребенку, воспитание открытости и доброты, и бесконечная вера в его творческие – именно творческие возможности.
— Как вы пришли в профессию, почему выбрали именно педиатрию?
— Случайно. В школе мне очень нравилась биология. Если бы я сейчас заканчивала медуниверситет, то, возможно, занялась бы теоретической биологией. Но все же увлеклась педиатрией и к концу обучения уже не представляла себя другим врачом. Мне тогда говорили: зачем ты идёшь в педиатрию, это самая нищая область медицины. А почему меня должно это интересовать, когда меня мне важен ребёнок сам по себе?! Общение с ребёнком доставляет удовольствие. Жажда жизни, радость жизни, исходящая от детей – это мощный источник энергии, который поддерживает и тебя.
Я всегда верила, что с обеспечением детского здравоохранения дела у нас улучшатся. И до си пор продолжаю в это верить. Надеюсь, я доживу до того дня, когда по Иркутской области будет летать много вертолётов санавиации. Врач сможет из любой территории вызвать санборт, который, прилетев в Иркутск, сядет на крышу нашей клиники, и ребёнок будет немедленно доставлен в ту реанимацию, которая наиболее отвечает его потребностям.
— Вы много учитесь, занимаетесь научной работой, являетесь членом различных международных профессиональных сообществ. Иркутск для вас не слишком мал и узок?
Серия случаев вторичной тромботической микроангиопатии при мультисистемном воспалительном синдроме у детей, ассоциированном с COVID-19
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Тромботическая микроангиопатия (ТМА) является одним из основных звеньев патогенеза мультисистемного воспалительного синдрома (МВС) у детей, ассоциированного с новой коронавирусной инфекцией, вызванной SARS-CoV-2 (COVID-19). На фоне увеличения числа пациентов с гемолитико-уремическим синдромом (ГУС) за период пандемии COVID-19, по данным ГАУЗ МО «Химкинская ОБ», в 5 из 7 описанных нами случаев ГУС у детей установлена связь развития острого повреждения почек (ОПП) с перенесенным COVID-19, зафиксированы лабораторные маркеры cиcтемного воспаления, соответствующие критериям диагностики МВС, ассоциированного с SARS-CoV-2. В статье представлен клинический разбор серии описанных случаев ГУС, проведено сопоставление с данными мировой литературы, предложено данную патологию у детей рассматривать как вторичную ТМА на фоне новой коронавирусной инфекции, подобно вторичной ТМА, развернувшейся вследствие воздействия вируса иммунодефицита человека. В период пандемии COVID-19 крайне важно установление взаимосвязи между развитием ТМА и перенесенным COVID-19 у детей для проведения коррекции терапии и дальнейшего наблюдения пациентов после выписки из стационара.
Ключевые слова: новая коронавирусная инфекция, SARS-CoV-2, COVID-19, мультисистемный воспалительный синдром, вторичная тромботическая микроангиопатия, гемолитико-уремический синдром, острое повреждение почек.
Для цитирования: Новиков Д.В., Сабинина Т.С., Шалбарова Т.В. и др. Серия случаев вторичной тромботической микроангиопатии при мультисистемном воспалительном синдроме у детей, ассоциированном с COVID-19. РМЖ. Медицинское обозрение. 2021;5(11):773-777. DOI: 10.32364/2587-6821-2021-5-11-773-777.
1 Khimki Regional Hospital, Khimki, Russian Federation
2 Central Research Institute of Epidemiology of the Russian Federal Service for Supervision
of Consumer Rights Protection and Human Well-Being, Moscow, Russian Federation
3 Pirogov Russian National Research Medical University, Moscow, Russian Federation
Thrombotic microangiopathy (TMA) is one of the main links in the pathogenesis of multisystem inflammatory syndrome in children (MIS-C) associated with a new coronavirus infection caused by SARS-Cov-2 (COVID-19). In the setting of an increasing number of patients with hemolytic uremic syndrome (HUS) during the COVID-19 pandemic, 5 out of 7 cases of HUS (according to the Khimki Regional Hospital) in children revealed the association between acute kidney injury (AKI) and history of COVID-19. Also, there were recorded laboratory markers of systemic inflammation, the relevant criteria for the diagnosis of MIS-C associated with SARS-CoV-2. The article presents a clinical analysis of the case series concerning HUS, during which a comparison with the world literature data was conducted. It was proposed to consider this pathology in children as secondary thrombotic microangiopathy (TMA) in the setting of new coronavirus infection, similar to secondary TMA, developed due to exposure to HIV. During the COVID-19 pandemic, it is extremely important to establish the association between the TMA and the experienced COVID-19 in children for the therapy correction and further follow-up of patients after discharge from the hospital.
Keywords: new coronavirus infection, SARS-CoV-2, COVID-19, multisystem inflammatory syndrome, secondary thrombotic microangiopathy, hemolytic-uremic syndrome, acute kidney injury.
For citation: Novikov D.V., Sabinina T.S., Shalbarova T.V. et al. Case series of secondary thrombotic microangiopathy in children with multisystem inflammatory syndrome associated with COVID-19. Russian Medical Inquiry. 2021;5(11):773–777 (in Russ.).
DOI: 10.32364/2587-6821-2021-5-11-773-777.
Введение
За 2020 г. в отделении детской реанимации ГАУЗ МО «Химкинская ОБ» проходил лечение 1 ребенок с гемолитико-уремическим синдромом (ГУС). С января по май 2021 г. в этом же отделении входящий диагноз ГУС был поставлен 7 пациентам. Таким образом, мы видим семикратное увеличение поступления детей с клинической картиной ГУС за последние месяцы.. Это происходит в период распространения новой коронавирусной инфекции COVID-19 в РФ, что позволило выявить наличие взаимосвязи между COVID-19 и ГУС.
Дети болеют COVID-19 реже, чем взрослые (1–5% всех подтвержденных случаев согласно международным данным и 8,4% в РФ) [1]. Из них 82,2% составляют бессимптомные и легкие формы заболевания [2]. Тем не менее мультисистемный воспалительный синдром (МВС) как тяжелая форма течения COVID-19 у детей или его осложнение регистрируются во всем мире [3]. В одном из исследований с наибольшим количеством детей с МВС заболеваемость среди лиц младше 21 года составляла 2 на 100 000 по сравнению с 322 на 100 000 человек того же возраста с инфекцией SARS-CoV-2 [4].
Мультисистемный воспалительный синдром — новое заболевание, впервые описанное в 2020 г. Оно ассоциировано с перенесенной инфекцией, вызванной SARS-CoV-2, и в его развитии лежит тяжелое эндотелиальное повреждение с вовлечением как минимум двух систем органов [5]. Общими являются выраженная интоксикация, лихорадка, повышение уровней D-димера и ферритина.
Критерии диагностики МВС:
тяжесть состояния пациента, требующая госпитализации;
лихорадка (температура тела >38 °C) не менее 24 ч;
повышение уровня маркеров воспаления, таких как С-реактивный белок (CРБ), фибриноген, прокальцитонин, D-димер, скорость оседания эритроцитов (СОЭ);
мультисистемное воспаление с участием по меньшей мере двух систем органов;
возраст менее 21 года;
лабораторно подтвержденная коронавирусная инфекция COVID-19: положительный результат исследования мазка из рото/носоглотки на РНК к SARS-CoV-2 (ПЦР), или положительный результат исследования крови на антитела IgG, IgM к SARS-CoV-2, или эпидемический анамнез — контакт с больным с подтвержденным COVID-19 в течение последнего месяца [6].
Анализируя наблюдавшиеся случаи МВС у детей, мы отметили некоторые изменения клинической картины в разные периоды течения пандемии. В первую волну COVID-19 отмечалось в основном наличие сыпи и гепатоспленомегалия (Кавасаки-подобный синдром) [7]. Во вторую волну преобладали формы с поражением желудочно-кишечного тракта (ЖКТ) в виде диареи и рвоты. В январе — мае 2021 г. стали встречаться дети с ведущим поражением почек.
К настоящему времени патогенетические механизмы МВС, ассоциированного с SARS-CoV-2, изучены недостаточно, однако известно, что для течения COVID-19 характерно развитие коагулопатии, в том числе тромботической микроангиопатии [8].
При лечении МВС успешно применяются как пульс-терапия глюкокортикостероидами (ГКС), так и длительные курсы с пероральным введением дексаметазона.. Терапия иммуноглобулинами в больших дозах (2 г/кг на курс
3–5 сут) и антикоагулянтная терапия также показали хорошие результаты у таких пациентов [4, 6].
Приводим несколько клинических наблюдений развития у детей МВС с преимущественным поражением почек.
Серия клинических наблюдений
В отделении анестезиологии и реанимации для детей ГАУЗ МО «Химкинская ОБ» за январь — май 2021 г.. прошли лечение 7 детей с диагнозом ГУС. У всех детей отмечались анемия, тромбоцитопения, гипербилирубинемия, а также признаки нарушения функции почек разной степени выраженности..
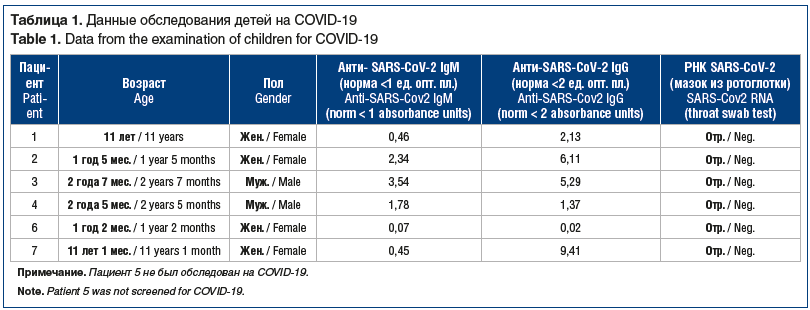
В анамнезе подтвержденного заболевания новой коронавирусной инфекцией не было ни у одного ребенка. Всем детям выполнен ПЦР-тест на наличие SARS-CoV-2. Результаты были отрицательными.. На антитела классов IgG и IgM обследованы 6 детей (табл. 1). Таким образом, у 5 из 6 обследованных детей выявлены анти-SARS-CoV-2 иммуноглобулины.. При этом у 3 пациентов мы наблюдали инверсию антител в ходе госпитализации, что свидетельствует о развитии данного состояния в период ранней реконвалесценции COVID-19.
С учетом наличия связи с новой коронавирусной инфекцией и возникновения иммунных нарушений при развитии МВС данное состояние расценивается как вторичная тромботическая микроангиопатия (ТМА).
У всех детей в анамнезе присутствовала лихорадка, чаще субфебрильная (табл. 2). У большинства пациентов заболевание начиналось с признаков поражения ЖКТ — рвоты и диареи. Детей госпитализировали в стационар с подозрением на кишечную инфекцию.. Только 1 девочка описывала миалгию с отсутствием кишечного синдрома.. Геморрагическая сыпь наблюдалась у 1 ребенка.
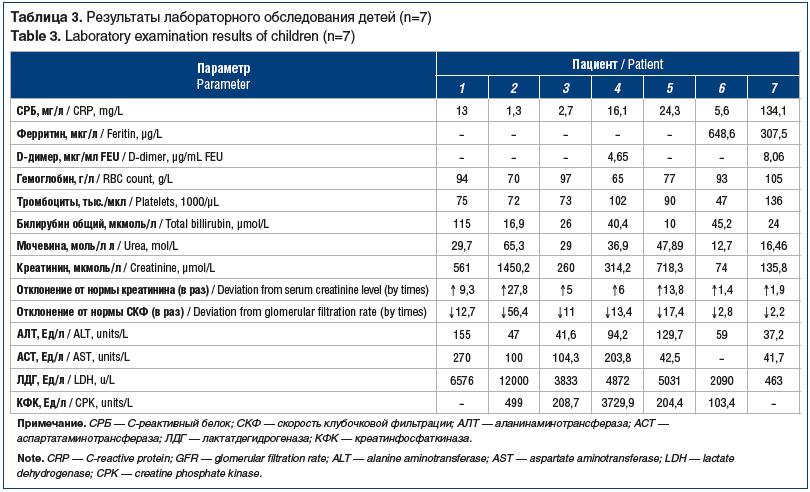
По данным клинического анализа крови, у всех детей была выявлена анемия (уровень гемоглобина варьировался от 65 г/л до 105 г/л, среднее значение — 85,8 г/л), тромбоцитопения (от 47 тыс./мкл до 136 тыс./мкл, среднее значение — 85 тыс./мкл).
В биохимическом анализе крови обращали на себя внимание повышение сывороточного уровня билирубина — преимущественно за счет непрямой фракции (общий билирубин от 24 мкмоль/л до 115 мкмоль/л); гиперферментемия — преимущественно за счет увеличения уровня АСТ (среднее значение 127 Ед/л), повышение уровня ЛДГ (среднее значение — 4980 Ед/л) и КФК (среднее значение — 949 Ед/л).
Маркеры системного воспаления фиксировали у всех детей: СОЭ составляла 18–54 мм/ч, повышение уровня СРБ — в большинстве случаев не более 5 норм, ферритин увеличивался до 307–648 мкг/л, уровень D-димера равнялся 3,24–8 мкг/мл FEU (Fibrinogen Equivalent Unit — фибриноген-эквивалентные единицы).
Таким образом, по данным лабораторного обследования (табл.. 3), у всех детей имелась классическая триада ГУС: анемия, тромбоцитопения и острое нарушение функции почек. Однако обращало на себя внимание поражение печени (выраженность синдрома цитолиза), повышение маркеров системного воспаления, не характерные для ГУС, но являющиеся критерием диагноза МВС, ассоциированного с SARS-CoV-2.
При ультразвуковом исследовании (УЗИ) органов брюшной полости у всех детей выявлены признаки полисерозита (асцит, выпотной плеврит, гидроперикард) и гепатоспленомегалия.
По данным УЗИ почек с допплерографией сосудов, почки были увеличены в размерах у 5 из 7 детей, кортикальный кровоток был снижен у всех детей при поступлении. На фоне лечения кровоток восстановился у всех детей в течение 1 нед.
Таким образом, у обследованных пациентов мы наблюдали как клинико-лабораторные признаки ТМА, характерной для ГУС и COVID-19, так и клинико-лабораторные признаки системного воспаления, характерные для МВС. Кроме того, дети имели лабораторно подтвержденную инфекцию, вызванную SARS-CoV-2, как в анамнезе, так и в раннем периоде реконвалесценции. Все вышеизложенное позволяет установить взаимосвязь между поражением почек, протекающим по типу ГУС, и МВС, ассоциированным с SARS-CoV-2.
Пятерым детям проводилась заместительная почечная терапия (ЗПТ) – от 1 до 7 сеансов гемодиафильтрации, в среднем 2,14 сеанса. Двоим детям, у которых подозревали атипичный ГУС, выполнен терапевтический плазмообмен в соответствии с клиническими рекомендациями. С учетом зафиксированного повышения маркеров системного воспаления (СОЭ, СРБ, ферритин, D-димер) все дети получали системную ГКС-терапию, на фоне которой у двоих из них наблюдалось восстановление функции почек и гематологических показателей без применения экстракорпоральных методов лечения. Также все дети получали антибактериальную, инфузионную и антикоагулянтную терапию (далтепарин натрия). Все дети выписаны домой с клиническим выздоровлением. У 5 пациентов в анализах мочи сохранялись изменения в виде минимальной и умеренной протеинурии.
Обсуждение
Коронавирусная инфекция COVID-19 в настоящее время протекает у детей первоначально в более легкой (зачастую малосимптомной) форме, чем у взрослых, под маской ОРВИ. Однако запущенные SARS-CoV-2 изменения свертывающей системы крови, а также поражения сосудов и возникновение системных воспалительных процессов в динамике сразу нескольких органов и систем требуют настороженности врачей-педиатров в плане установления взаимосвязи с COVID-19 соматических заболеваний, возникающих у пациентов после перенесенной инфекции.
В соответствии с современными критериями острого нарушения функции почек у всех представленных нами пациентов наблюдалось острое повреждение почек (ОПП), о чем свидетельствуют сниженный диурез и повышенный уровень креатинина. ОПП классифицируется на стадии от 1 до 3 по классификации KDIGO (Kidney Disease: Improving Global Outcomes — Инициатива по улучшению глобальных исходов заболеваний почек) [10]. Также у всех детей была снижена СКФ.
Однако, по нашему мнению, данный синдром нельзя классифицировать как типичный ГУС (STEC-ГУС) или атипичный ГУС; вероятнее, следует говорить о вторичной ТМА с преимущественным поражением почек на фоне перенесенной инфекции SARS-CoV-2 и течения МВС. Подобное ранее было описано при ВИЧ-инфекции, гриппе, злокачественных новообразованиях и т. д. [11].
При МВС, ассоциированном с SARS-CoV-2, у детей может развиваться ТМА, как и при тяжелом течении SARS-CoV-2 у взрослых [12]. Группа авторов оценивала выраженность ТМА на основании исследования уровня sC5b9 в плазме крови детей с легкой и тяжелой формой COVID-19, а также с МВС.. Наиболее выраженная ТМА и повышение уровня sC5b9 были выявлены у детей с тяжелым COVID-19 и МВС и коррелировали с признаками почечной дисфункции [13]. Во всех представленных нами случаях основными проявлениями были признаки почечной недостаточности, анемии и тромбоцитопении.. Также у детей было отмечено поражение других органов и систем, в частности ЖКТ, а также полисерозит, высыпания на коже.
Лечение, которое получали все представленные пациенты, включало гормонотерапию, антикоагулянтную терапию, антибактериальную терапию и ЗПТ по показаниям.. Такую схему лечения применяют у детей с МВС. Мы считаем, что можно рекомендовать при развитии вторичной ТМА не отходить от лечения МВС как основного заболевания и дополнить его ЗПТ при наличии показаний.. Основными показаниями для проведения ЗПТ в нашем случае были снижение диуреза и азотемия, согласно классификации KDIGO: у 3 детей зарегистрирована 3 стадия, у 2 — 2 стадия [10]. Гиперкалиемии, требующей проведения ЗПТ, не отмечено ни у одного ребенка.
Заключение
Ранее мы описывали поражение почек у детей с МВС по типу токсической почки, которое купировалось на фоне терапии основного заболевания [7]. В представленной серии клинических наблюдений зафиксировано семикратное увеличение количества пациентов с клинической картиной ГУС в течение 1 года по данным одного из отделений детской реанимации Московской области. В 5 из 7 описанных случаев установлена связь развития ОПП с перенесенным COVID-19. По представленным материалам можно говорить о формировании вторичной ТМА у пациентов, страдавших МВС, ассоциированным с SARS-CoV-2. Данное наблюдение является одним из первых, публикуемых в РФ.
Патогенетически в основе ГУС лежит ТМА сосудов почек. Вероятно, вторичная ТМА с преобладающим поражением сосудов почек может развиться и при мультисистемном воспалительном синдроме, ассоциированном с SARS-CoV-2. При отсутствии должной лабораторной базы достаточно сложно определить первичную причину почечных нарушений.. В период пандемии COVID-19 крайне важно установление взаимосвязи между развитием ТМА и перенесенным COVID-19 у детей для проведения коррекции терапии и дальнейшего наблюдения пациентов после выписки из стационара.
Сведения об авторах:
Новиков Дмитрий Валерьевич — заведующий отделением, врач анестезиолог-реаниматолог отделения анестезиологии и реанимации для детей ГАУЗ МО «Химкинская областная больница»; 141407, Россия, г. Химки, Куркинское ш., д. 11; ORCID iD 0000-0001-8622-2998.
Сабинина Татьяна Сергеевна — врач анестезиолог-реаниматолог отделения анестезиологии и реанимации для детей ГАУЗ МО «Химкинская областная больница»; 141407, Россия, г. Химки, Куркинское ш., д. 11; ORCID iD 0000-0001-9896-1798.
Шалбарова Татьяна Васильевна — лаборант-исследователь клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул.. Новогиреевская, д. 3А; ORCID iD 0000-0003-3659-3592.
Чугунова Ольга Леонидовна — д.м.н., профессор кафедры госпитальной педиатрии им. академика В.А. Таболина педиатрического факультета ФГАОУ ВО РНИМУ им. Н..И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0003-1547-0016.
Мелехина Елена Валериевна — д..м.н., доцент по специальности «педиатрия», ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул.. Новогиреевская, д. 3А; ORCID iD 0000-0002-9238-9302.
Контактная информация: Сабинина Татьяна Сергеевна, e-mail: tanuwok@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах и методах.
Конфликт интересов отсутствует.
Статья поступила 02.09.2021.
Поступила после рецензирования 27.09.2021.
Принята в печать 20.10.2021.
Dmitry V. Novikov — Head of the Department, anesthesiologist-resuscitator of the Department of Anesthesiology and Resuscitation for Children, Khimki Regional Hospital; 11, Kurkinskoe Highway, Khimki, 141407, Russian Federation; ORCID iD 0000-0001-8622-2998.
Tatiana S. Sabinina — anesthesiologist-resuscitator of the Department of Anesthesiology and Resuscitation for Children, Khimki Regional Hospital; 11, Kurkinskoe Highway, Khimki, 141407, Russian Federation; ORCID iD 0000-0001-9896-1798.
Tatiana V. Shalbarova — Laboratory Assistant Researcher of the Clinical Department of Infectious Pathology, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0003-3659-3592.
Olga L. Chugunova — Dr. Sc. (Med.), Professor of the Department of Hospital Pediatrics named after V.A. Tabolin, Faculty of Pediatrics, Pirogov Russian National Research Medical University: 1, Ostrovityanova str., Moscow, 117997, Russian Federation; ORCID iD 0000-0003-1547-0016.
Elena V. Melekhina — Dr. Sc. (Med.), Associate Professor in Pediatrics, Leading Researcher of the Clinical Department of Infectious Pathology, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-9238-9302.
Contact information: Tatyana S. Sabinina, e-mail: tanuwok@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.