Как выглядит ушиб на рентгене
Значение рентгенологического исследования кровоподтеков в судебномедицинской практике
Кафедра судебной медицины (зав. — проф. О.Х. Поркшеян) и кафедра рентгенологии (зав. — проф. Ш.И. Абрамов) Ленинградского государственного института для усовершенствования врачей имени С.М. Кирова
Wintergaller, S. F. and Sсhеgоlеv, Р.Р.: The Significance of Roentgenological Examination of Bruises in Medico-Legal Practice
Поступила в редакцию 12/III 1962 г.
библиографическое описание:
Значение рентгенологического исследования кровоподтеков в судебномедицинской практике / Винтергальтер С.Ф., Щеголев П.П. // Судебно-медицинская экспертиза. — М., 1962. — №4. — С. 3-6.
код для вставки на форум:
Работы, посвященные рентгенодиагностике кровоподтеков (В.А. Дьяченко, С.А. Рейнберг и др.), касаются, как правило, исследования обызвествленных гематом. Встречаются отдельные указания (Д.Г. Рохлин, A. Frantzell, G. Lemke, J. Carty и др.), что на рентгенограммах мягких тканей можно получить изображение и необызвествленных гематом, однако они касаются лишь общих сведений о рентгенологической картине гематомы и дифференциальной диагностике. В работах, посвященных судебномедицинскому исследованию кровоподтеков (О.И. Можай, А.П. Райская, М.И. Райский, Л.С. Свердлов и др. ) и использованию рентгенологического метода в судебной медицине (М.Г. Кондратов, А.И. Муханов, Фрегер и др.), каких-либо данных о рентгенологическом исследовании кровоизлияний не приводится.
Задачей настоящей работы является изучение рентгенологической картины свежих кровоподтеков, а также выяснение своеобразия их течения и исхода в рентгеновском изображении. Особое внимание обращалось на случаи, когда данные осмотра пострадавшего не позволяли с достоверностью установить диагноз вследствие поздних сроков освидетельствования или решить вопрос о том, имеется ли старая гематома или какое-либо патологическое образование в мягких тканях.
Всего было обследовано 45 мужчин и 33 женщины в возрасте от 18 до 55 лет. В 40 случаях кровоподтеки локализовались на плече, в 16 — на предплечье, в 12 — на бедре и в 10 — на голени. Повреждения являлись результатом воздействия тупых предметов.
Из общего количества обследованных у 5 полностью отсутствовали наружные признаки и клинические симптомы кровоизлияния, у 4 отмечалась болезненность при пальпации и припухлость, у 10 — слабо выраженная болезненность, у 3 человек в мягких тканях пальпировалось уплотнение при отсутствии других признаков. У остальных 56 пострадавших были обнаружены кровоподтеки размером от 2×1 до 7×4 см с различной степенью выраженности морфологических и клинических признаков.
Рентгенологическое исследование производилось в следующие сроки после нанесения травмы: до 6 часов — 11 человек, до 12 часов — 14 человек, до суток — 31 человек, до 2 недель — 14 человек, свыше 2 недель — 8 человек. Пострадавшие, рентгенография мягких тканей у которых была произведена в период до суток после травмы (свежие кровоподтеки), в дальнейшем обследовались через каждые 1—2 дня до полного исчезновения изменений в подкожной клетчатке.
Рентгенографию производили на аппарате УРДД-110-К-4, без кассет и усиливающих экранов. Для поглощения вторичных лучей, образующихся в штативе для снимков, под рентгеновскую пленку, завернутую в плотную бумагу, перед производством снимка подкладывали просвинцованную резину. Условия съемки: 40—42 kV, 80 mA, 1,5—1,8 секунды, фокусное расстояние 70 см. При этом на рентгенограммах отчетливо видны кожа, подкожная клетчатка и подлежащий слой мышц. Для сравнения производились аналогичные снимки неповрежденной конечности.
Кровоподтеки, образовавшиеся в течение первых суток после травмы, по характеру рентгенологической картины можно разделить на две группы.
Первая группа. Свежие массивные кровоизлияния, проникающие на всю толщу подкожной клетчатки (32 наблюдения), с выраженными клиническими признаками. Рентгенологически они представлены однородной интенсивной тенью, не отличающейся по плотности от тени мышц. Протяженность участка затемнения подкожной клетчатки составляет 8—9 см, что на 1—4 см превышает наибольший размер кровоподтека, определенный при осмотре. Границы тени кровоизлияния с неизмененными участками подкожной клетчатки не имеют четких контуров. В периферических отделах тень гематомы менее плотна и неоднородна, а в ряде случаев имеет тяжисто-петлистый вид на фоне пониженной прозрачности подкожной клетчатки. Толщина подкожной клетчатки на уровне кровоизлияния увеличена.
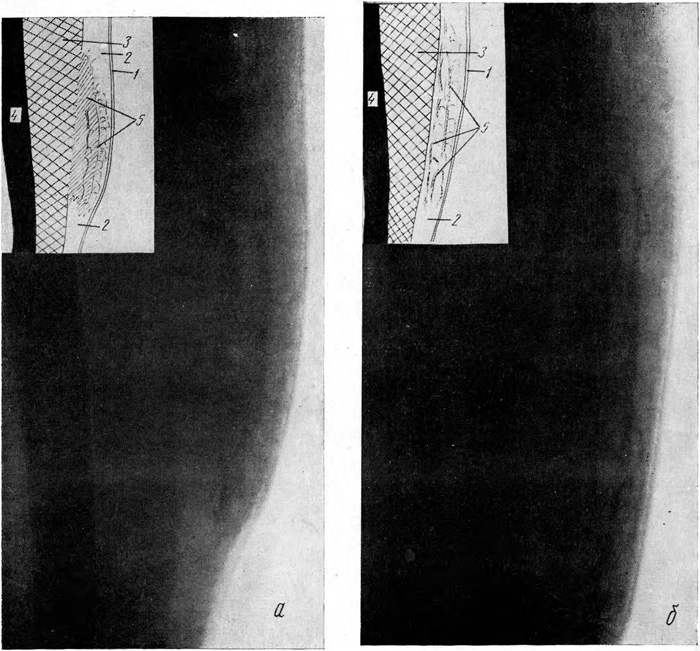
Вторая группа. Свежие кровоизлияния, занимающие часть толщины подкожной клетчатки (24 случая). При наружном осмотре эти кровоподтеки имеют меньшие размеры (от 2×1 до 4×3 см) и значительно менее выраженные клинические признаки. На рентгенограммах (рис. 1, а) протяженность тени гематомы (3—6 см) почти не отличается от длинника кровоподтека при осмотре. Участок затемнения всегда располагается в глубине подкожной клетчатки, а тень гематомы сливается с тенью мышцы. Между тенью гематомы и кожей располагается различной толщины полоса подкожной клетчатки, почти сохранившей свою структуру. Участок уплотнения чаще всего неоднороден, он более плотен в отделах, прилегающих к мышце. По мере удаления от тени мышцы все более отчетливыми на общем плотном фоне становятся участки просветления различной формы и размеров, имеющие ячеистое строение. В полосе подкожной клетчатки, между тенью гематомы и кожей, на фоне слегка пониженной прозрачности видны тяжистые плотные тени, преимущественно в продольном и косом направлениях. Край участка затемнения, обращенный к коже, всегда неровный и нечеткий. Периферические отделы кровоизлияния не отличаются по своей рентгенологической картине от соответствующих отделов массивного кровоизлияния.
При рассасывании свежего кровоизлияния не отмечено строгой закономерности в сроках исчезновения тени гематомы. Удалось выявить некоторые признаки, которые, по нашему мнению, могут быть использованы для определения сроков нанесения повреждений. Рентгенологически рассасывание гематомы начинается всегда с ее периферических отделов. Через сутки после травмы тень кровоизлияния становится неоднородной, размеры ее уменьшаются. В периферических отделах появляются участки с ячеисто-тяжистым рисунком. С каждым последующим днем на месте неоднородной тени становятся все более заметными округлые и вытянутые ячейки, а по периферии появляется преимущественно продольная тяжистость. Граница с мышцей нечеткая, иногда не прослеживается. Через неделю (рис. 1, б) толщина подкожной клетчатки возвращается к норме; структура центральных отделов гематомы имеет вид выраженных тяжей, а местами — петель; в периферических отделах обнаруживается незначительное усиление тяжистого рисунка подкожной клетчатки, напоминающее нормальную ее структуру. Через две недели (клинические признаки к этому времени уже исчезают) патологические изменения наблюдаются лишь в центральных отделах бывшей гематомы, где видна нерезко выраженная тяжистость. Граница подкожной клетчатки с мышцей остается еще на некоторое время нечеткой. К концу месяца отмеченные изменения в подкожной клетчатке, как правило, уже не определяются.
Рис. 1. Кровоподтеки.
а — свежий кровоподтек, занимающий часть толщины подкожной клетчатки (задняя поверхность плеча):
1 — кожа; 2 — подкожная клетчатка; 3 — мышца; 4 — кость; 5 — тень гематомы, сливающаяся с тенью мышцы; б — рассасывающийся кровоподтек (задняя поверхность плеча); на месте гематомы — плотные линейные и петлистые тени (5).
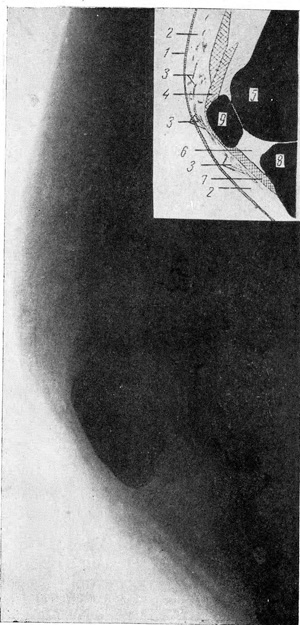 | 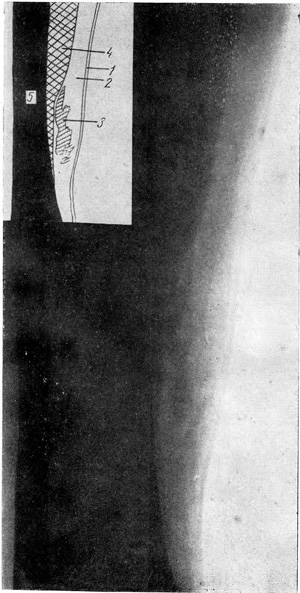 |
| Рис. 2. Остаточные явления бывшего кровоизлияния в подкожную клетчатку (передний отдел области коленного сустава). 1 — кожа; 2 — подкожная клетчатка; 3 — плотные линейные и дугообразные тени на фоне подкожной клетчатки; 4 — сухожилия прямой мышцы бедра; 5 — передний отдел эпифиза бедра; 6 — жировое депо; 7 — собственная связка надколенника; 8 — передний отдел эпифиза большой берцовой кости; 9 — надколенник. | Рис. 3. Замедленное рассасывание кровоподтека (внутренняя поверхность голени). 1 — кожа; 2 — подкожная клетчатка; 3 — тень нерассосавшейся гематомы; 4 — мышца; 5 — большая берцовая кость. |
Гр-ка Б., 20 лет, по ее словам, за месяц до освидетельствования на верхних и нижних конечностях имела кровоподтеки, которые исчезли около недели назад. При осмотре наружных повреждений, субъективных жалоб и клинических признаков кровоподтеков не установлено. На рентгенограммах мягких тканей области левого коленного сустава (рис. 2) и обоих плеч обнаружена перестройка структуры, характерная для рассасывающихся кровоизлияний подкожной клетчатки.
Следует подчеркнуть, что использование приведенных рентгенологических признаков рассасывающегося кровоизлияния, с точки зрения сроков его возникновения, должно проводиться с учетом данных, получаемых при освидетельствовании пострадавшего. Дальнейшее изучение этого вопроса, особенно в сопоставлении с секционным и гистологическим методами исследования, представляет несомненный интерес.
В 22 случаях отмечалось замедленное рассасывание кровоподтеков. Клинически задержка рассасывания гематомы проявлялась в сохранении ограниченной или разлитой припухлости, болезненности и появлении определенных неприятных ощущений в области бывшего повреждения. В этой группе наблюдений делались однократные и повторные снимки в течение 1—6 месяцев после травмы.
Рентгенологически наблюдалась перестройка структуры подкожной клетчатки на ограниченном участке в виде: а) тяжистости, беспорядочного переплетения линейных тканей, образующих местами петлисто-тяжистый рисунок; б) наличия участков пониженной прозрачности, в различных отделах которых видна беспорядочная тяжисто-петлистая структура; контуры такого участка неровные, различной четкости; в) утолщения слоя подкожной клетчатки вне зависимости от структурных изменений последней; г) утолщения тени кожи. Отмеченные изменения могут наблюдаться изолированно или в различных сочетаниях.
Гр-ка К., 52 лет, освидетельствована через 3 месяца после травмы (побои), имевшиеся множественные кровоподтеки на туловище и конечностях исчезли за 1,5—2 месяца до осмотра. При пальпации отмечена слабо выраженная ограниченная болезненность в различных местах туловища и конечностей. При рентгенографии мягких тканей конечностей (рис. 3) обнаружены изменения, свидетельствующие о замедленном рассасывании кровоизлияний в подкожной клетчатке.
В тех случаях, когда организация гематомы происходит на фоне патологических изменений в подкожной клетчатке (хронические тромбофлебиты, варикозные расширения вен и пр.), имеющих соответствующие признаки, описанная выше рентгенологическая картина выглядит не столь характерной.
Дифференциальная диагностика свежего кровоизлияния прежде всего должна быть проведена с воспалительной инфильтрацией подкожной клетчатки. В отличие от инфильтрации при свежем кровоизлиянии, помимо быстрой динамики рентгенологической картины, всегда виден участок уплотнения в подкожной клетчатке, в то время как при инфильтрации наблюдается своеобразная сетчатость. В фазе замедленного рассасывания или организации гематомы (без отложения извести в ней) необходимо дифференцировать ее от отека и инфильтрации подкожной клетчатки (равномерная сетчатость на фоне пониженной прозрачности), от изменений при склеродермии (продольная тяжистость, утолщение или истончение кожи, отсутствие инфильтрации), от медленно рассасывающихся лекарственных веществ (ограниченная овальной формы неоднородная тень с участками уплотнения округлой формы) и от опухолей подкожной клетчатки (фибромиома — ограниченная с четкими контурами тень, имеющая характерный структурный рисунок; фиброма — округлая однородная тень, плотная, с четкими контурами).
Гематома
Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Лучевая диагностика травмы грудной клетки
Травма грудной клетки (ГК) наиболее часто встречается при ДТП.
Среди погибших в результате ДТП 25 % имели изолированную травму грудной клетки и почти 50 % — сочетанную. Данная патология вносит значительный вклад в общую смертность больных травматологического профиля и занимает третье место после тяжелых ЧМТ и повреждений конечностей.
Различают проникающую и тупую травму грудной клетки (ГК).
При тупой травме грудной клетки встречаются повреждения:
— стенки грудной клетки в 71 %;
— трахеобронхиального дерева в менее чем 1 % случаев.
Повреждения органов грудной клетки, представляющие угрозу для жизни в ранний период травмы:
— обструкция дыхательных путей;
— напряженный пневмоторакс (дислокационный синдром);
— открытый пневмоторакс (дыхательная недостаточность из-за нарушения механизма дыхания);
— массивный гемоторакс (геморрагический шок и дислокационный синдром);
— ушиб сердца с тяжелыми нарушениями систолической и диастолической функции;
— ушиб сердца с развитием фатальных нарушений сердечного ритма;
— разрыв аорты и крупных сосудов;
— разрывы трахеи и бронхов.
Повреждения костных структур грудной клетки
Переломы ребер
Переломы ребер являются наиболее частым проявлением тупой травмы ГК.
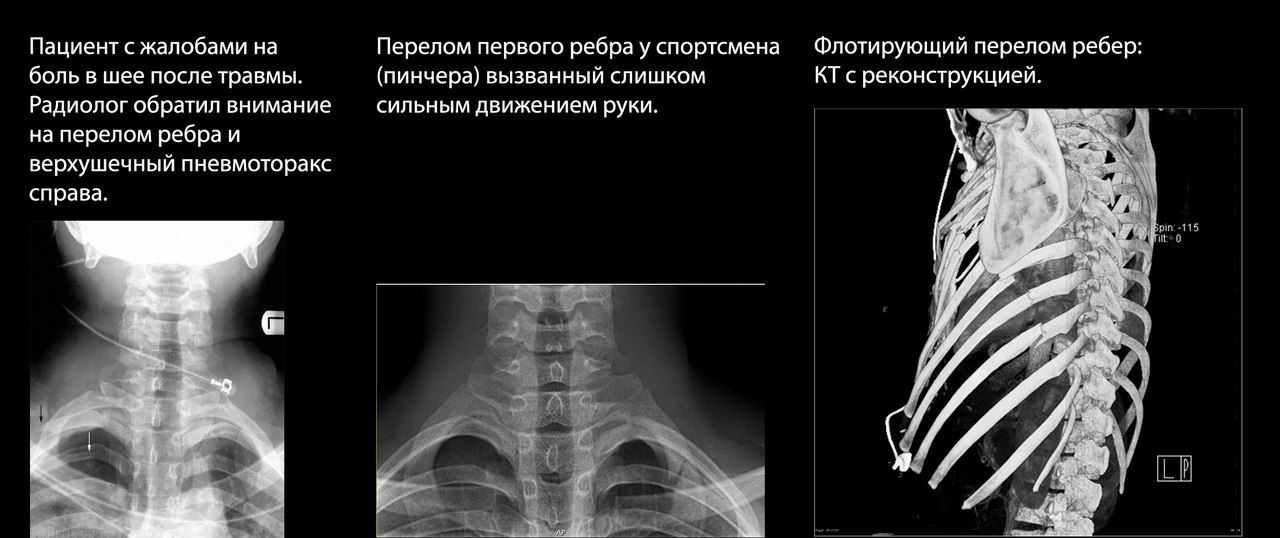
Чаще повреждение локализуются в заднелатеральном сегменте четвертого-девятого ребер. Переломы первого-третьего ребра встречаются гораздо реже, так как они «защищены» костями пояса верхней конечности; повреждения трех верхних пар ребер часто сопровождают разрывы трахеи и крупных бронхов. Переломы девятого-одиннадцатого ребер ассоциированы с повреждениями органов брюшной полости.
В определении тактики ведения пациента важно учитывать его возраст: например, у пациентов старше 65 лет с переломами двух ребер отмечалась в два раза более высокая смертность, чем у молодых пациентов с аналогичной травмой.
Симптомы переломов ребер включают наличие гематомы, болезненность при пальпации, крепитацию отломков кости, мышечный спазм в области перелома и локализованную болезненность при билатеральной компрессии грудной клетки.
К отдельной категории можно отнести флотирующие переломы ребер, то есть такие, при которых образуется не связанный с остальной грудной клеткой фрагмент ребер, «удерживаемый» мышцами и мягкими тканями. Для него характерна выраженная боль и парадоксальные движения флотирующего фрагмента при дыхании — он втягивается при вдохе и выбухает при выдохе. Этот вид травмы ассоциируется с частым возникновением острой дыхательной недостаточности из-за сопутствующего повреждения плевры и паренхимы легкого.
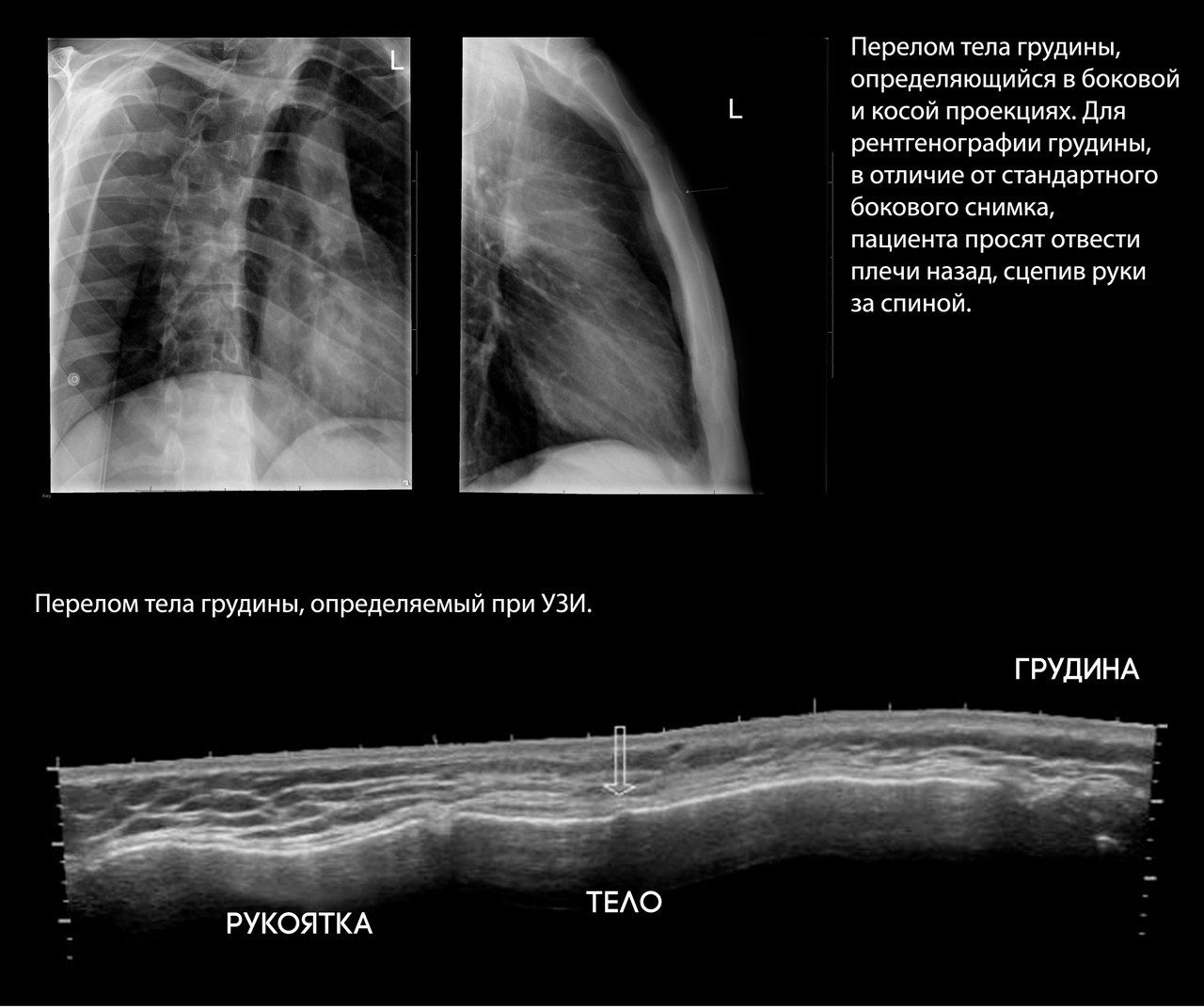
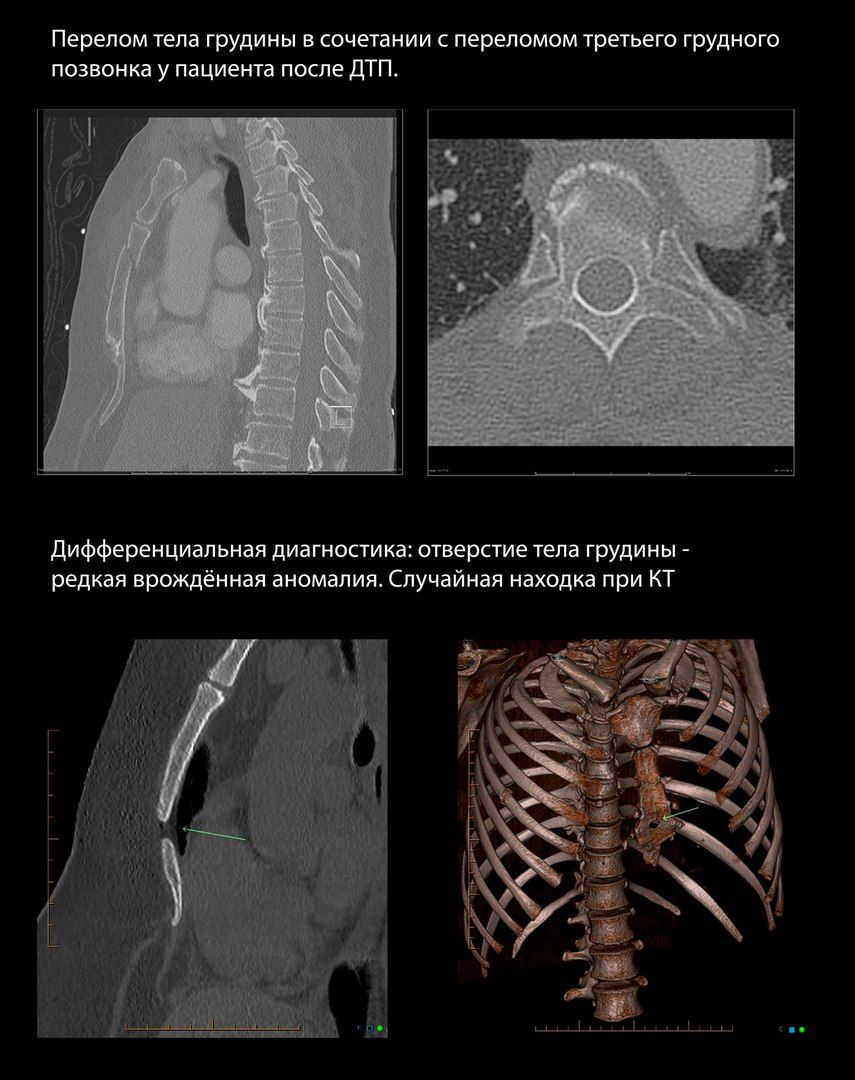
Переломы грудины
Ассоциированы с переломами ребер в 21 % случаев, спинальной травмой в 10 %, миокардиальной контузией в 1,5–6 % случаев.
Травмы грудины при тупой травме ГК обычно случаются в результате ДТП как результат удара грудной клеткой об руль. У пожилых пациентов встречаются чаще, однако замечено, что в сравнении с молодыми пациентами с таким же объемом повреждения грудины у пожилых наблюдались менее выраженные повреждения мягких тканей ГК.
Переломы грудины сами по себе не являются угрожающим жизни состоянием, однако связанные с ними медиастинальные гематомы могут привести к сдавливанию структур средостения и как следствие — к сердечной недостаточности.
Лучевая диагностика переломов костных структур ГК
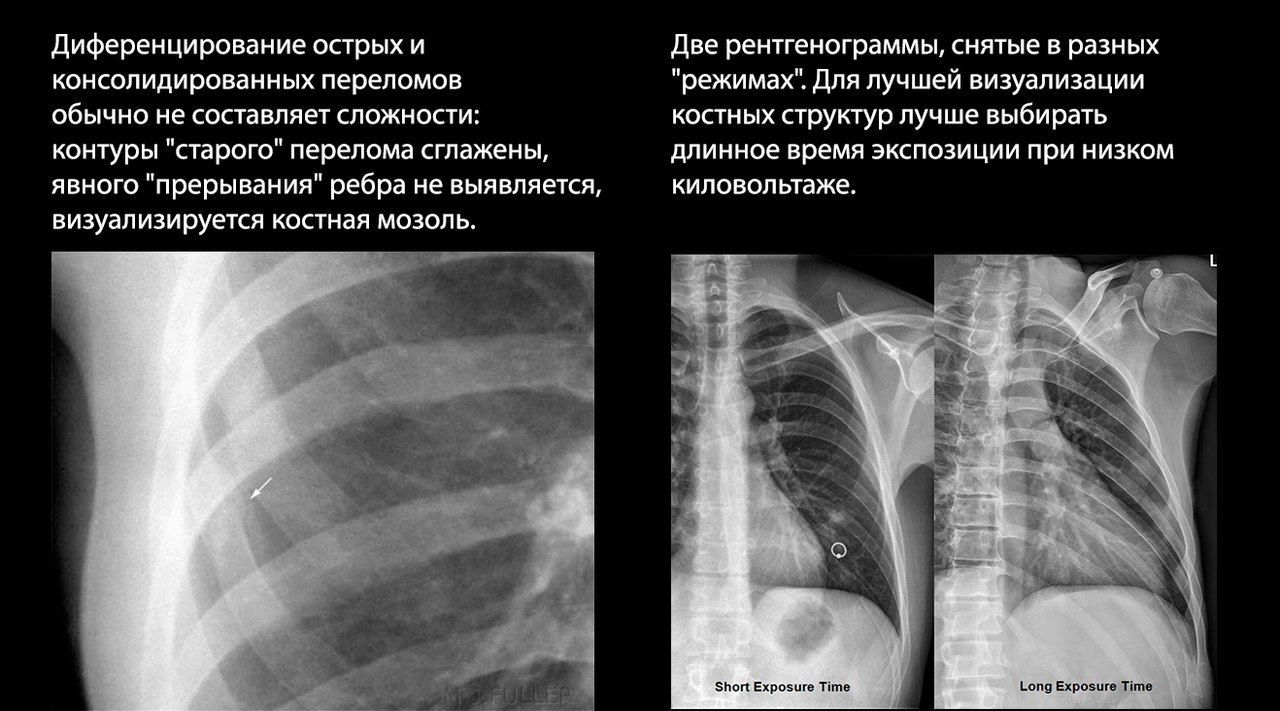
Традиционно начинается с рентгенографии, однако стоит сказать, что этот метод не отличается высокой чувствительностью — например, до 50 % переломов ребер не диагностируются рентгенографически. Это связано с проекционным наложением теней структур ГК на рентгеновском снимке. Из-за этой особенности практически невозможно распознать перелом грудины в стандартных проекциях, а переломы ребер часто «невидимы», если они локализованы по среднеаксиллярной линии или в центральной части ГК, где они скрыты за тенью средостения.
Чтобы свести к минимуму этот эффект, используют специальные проекции для снимка грудины и прицельные или косые (в положении пациента под углом 30° к кассете) снимки для диагностики переломов ребер.
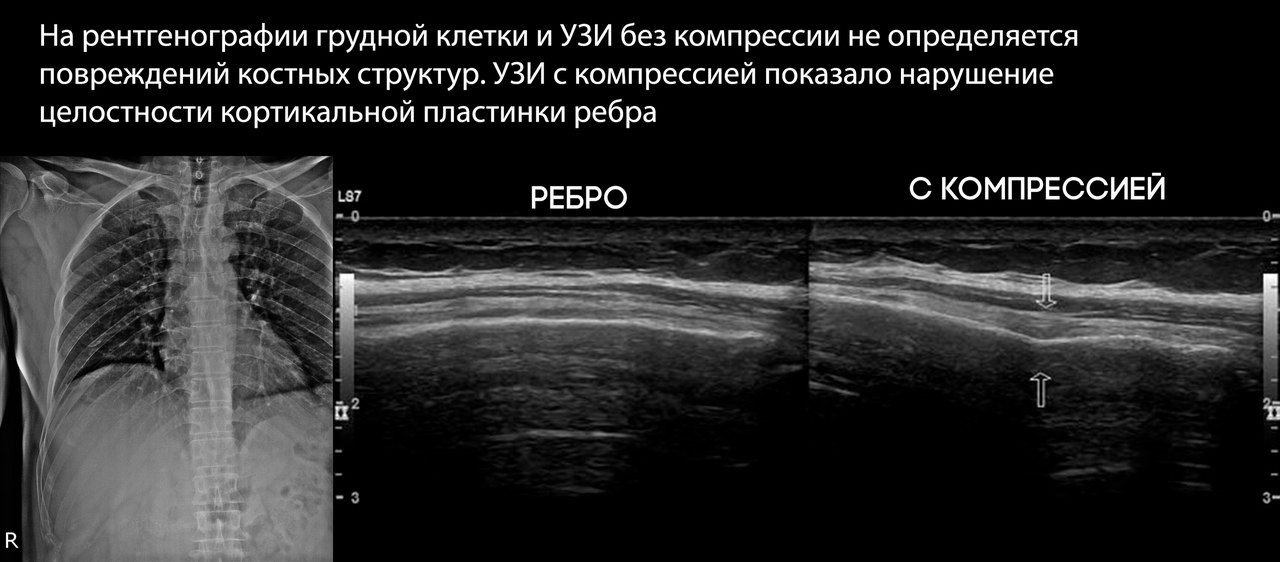
При УЗИ определяется прерывание наружной кортикальной пластинки ребра, которое изменяется с дыханием, и гипоэхогенное уплотнение окружающих мягких тканей за счет их отека.
Наиболее чувствительным методом диагностики является СКТ, однако рутинное применение томографии нерационально в случае неосложненных переломов.
Распознание флотирующего перелома, как правило, не создает трудностей, так как предполагает множественные переломы ребер и часто — осложнения в виде гемо- или пневмоторакса.
Повреждения паренхимы легких
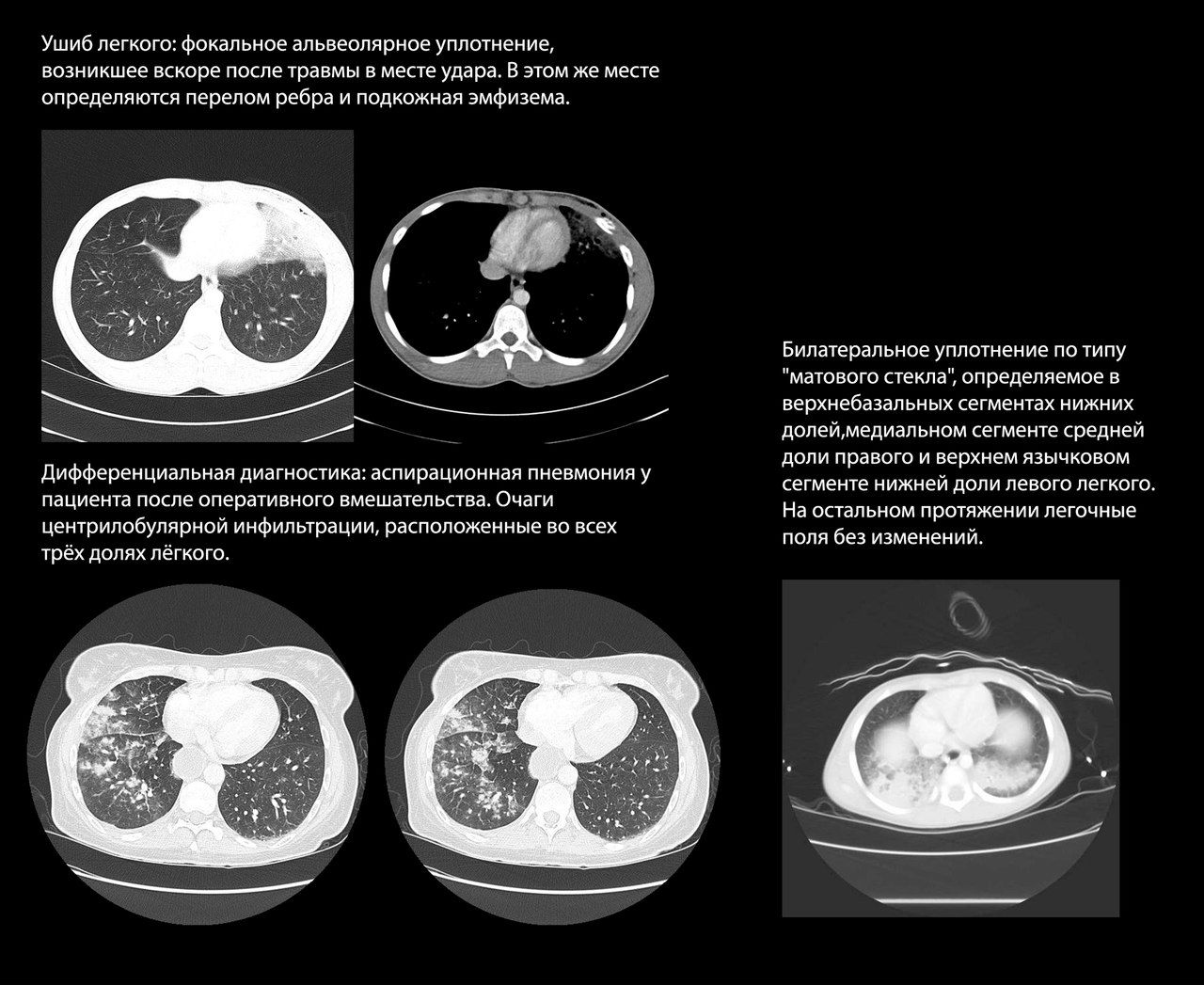
Ушиб легкого
Ушиб легкого возникает в первые часы после травмы как непосредственное последствие удара и представляет собой альвеолярный отек и кровоизлияния с инфильтрацией и отеком интерстиция, но без разрывов легочной паренхимы. Часто возникает при ДТП и минно-взрывной травме.
Как правило, тяжесть и распространенность ушиба легкого коррелирует с повреждениями костных структур (и особенно выражены при флотирующих переломах), однако описаны случаи выраженных ушибов без повреждения ребер.
Клинические проявления включают одышку, тахипноэ, цианоз, тахикардию и гипотонию. Могут возникать локализованные влажные хрипы и мокрота геморрагического характера.
Рентгенологически ушиб легкого проявляется сливным альвеолярным уплотнением, которое может прогрессировать до консолидации. Это уплотнение фокальное и локализовано в месте удара, хотя в случае удара большой силы может возникать поражение на противоположной стороне грудной клетки.
Ушиб легкого бывает сложно дифференцировать от проявлений респираторного дистресс-синдрома, который также проявляется отеком и инфильтрацией. Основными отличиями являются время возникновения — ушиб возникает в первые часы как острая реакция на травму, в то время как РДС развивается за 24–72 часа. Второе отличие — распространенность процесса: проявления РДС диффузны, в то время как ушиб обычно ограничен сегментом или долей.
Лучевая картина ушиба легкого также схожа с явлениями аспирационной пневмонии, которая встречается при тяжелой травме с потерей сознания, однако для аспирационной пневмонии характерно распространение процесса по ходу бронхиального дерева.
Выраженность и распространенность ушиба коррелируют с тяжестью состояния пациента. Так, пациенты, у которых признаки ушиба легкого регистрировались не только при КТ-сканировании, но и на рентгенограммах, демонстрировали большую выраженность проявлений дыхательной недостаточности.
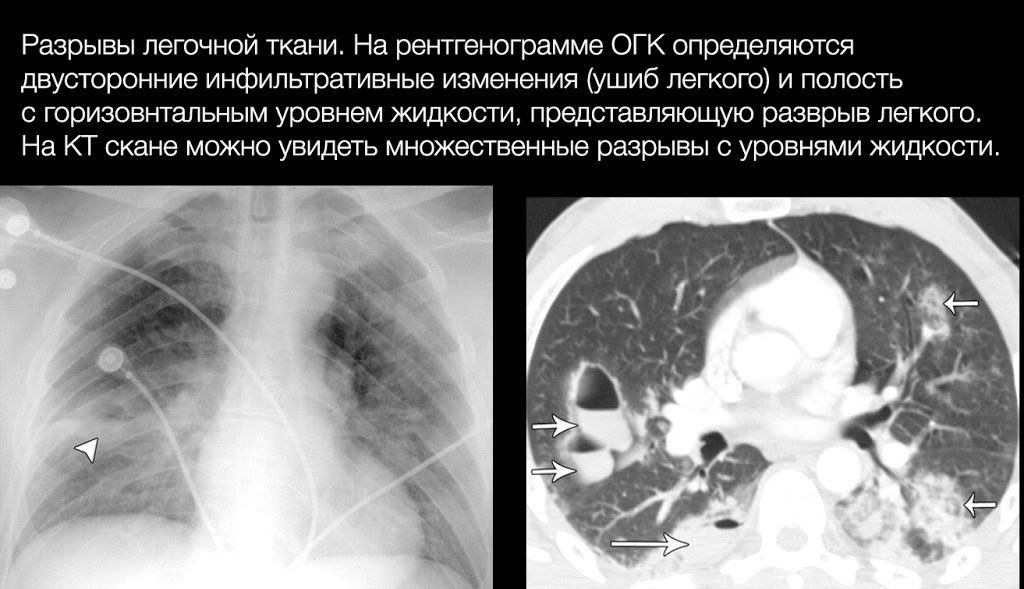
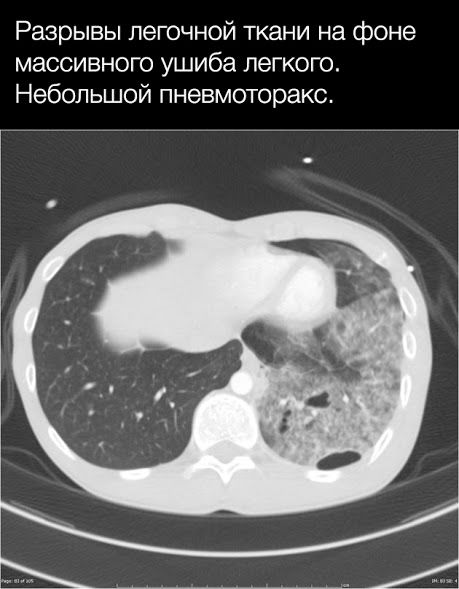
Разрывы легочной паренхимы
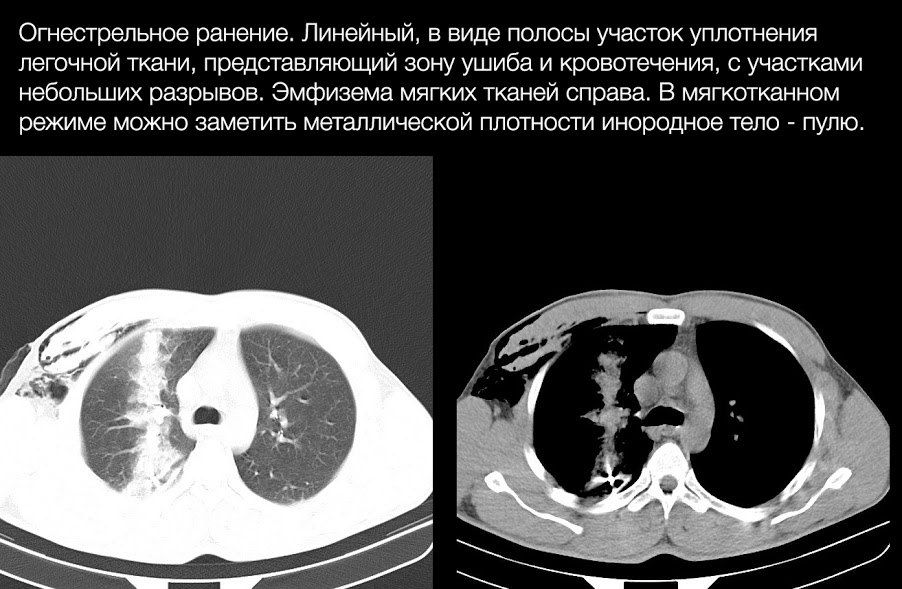
Часто происходят как при проникающих (в результате непосредственного воздействия на паренхиму), так и при тупых травмах ГК (вследствие резкого воздействия сил сдавления), а также могут быть следствием переломов ребер (повреждение паренхимы легкого отломками).
Основным проявлением разрыва легкого является формирование полости, заполненной газом, жидкостью (кровью) или и тем, и другим, и окруженной зоной ушиба и/или кровотечения.
В первые недели рентгенологическое исследование не информативно именно из-за изменений окружающих тканей — они как бы «маскируют» полость, которая становится видимой на снимках только после регресса ушиба (через полторы-две недели), потому методом выбора является КТ.
Неосложненные разрывы легких не проявляют себя клинически. Наиболее частым осложнениями являются пневмо- и гемоторакс, а наиболее грозным — воздушная эмболия, возникающая в случае, если рядом с местом разрыва находится крупный сосуд, который также поврежден.
Позднее могут возникнуть абсцессы и бронхоплевральные фистулы, разрыв также может осложниться пневмотораксом и в отдаленном периоде.
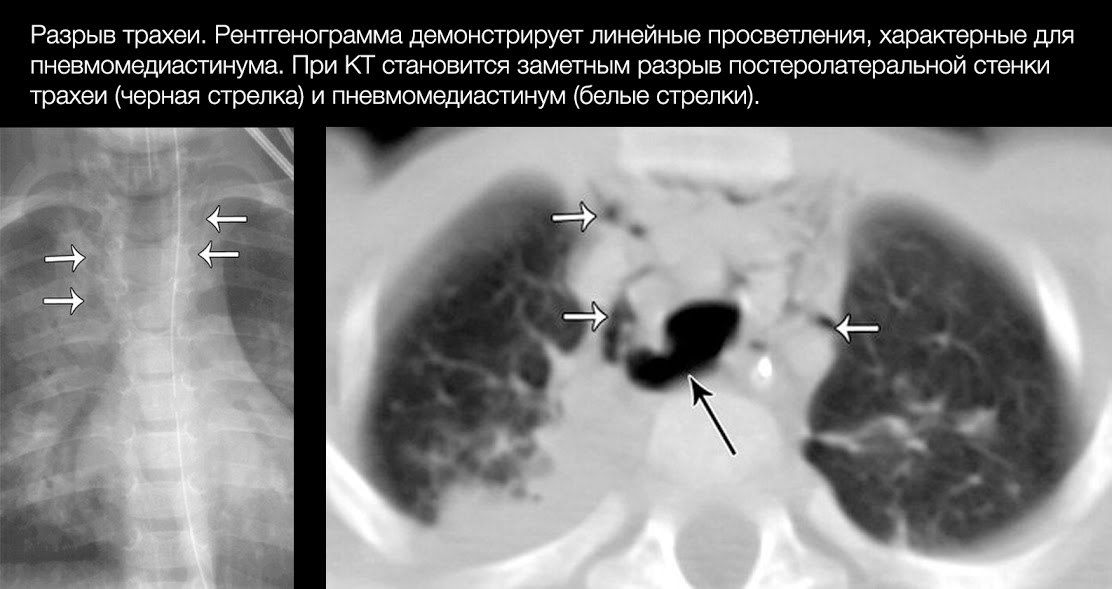
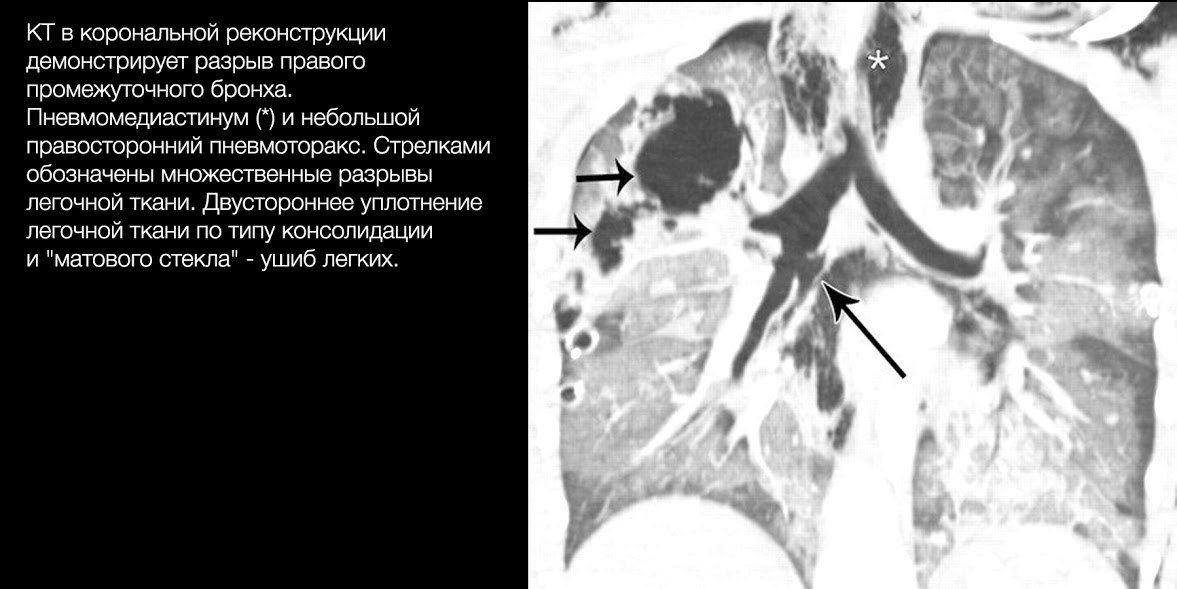
Повреждения трахеобронхиального дерева
Редкое, однако весьма опасное проявление травмы ГК. В проведенной большой серии аутопсий погибших с травмой ГК такие повреждения были отмечены в 2 % случаев.
В случае проникающего ранения часто ассоциированы с повреждениями сосудов и сигнализируют об опасности массивного кровотечения и воздушной эмболии.
При закрытой травме ГК один из наиболее частых вариантов — трахеоларингеальный разрыв, то есть отрыв трахеи от гортани. Типичные механизмы трахеобронхиального повреждения (ТБП): взрывная сила, возникающая в момент травмы, когда мощная волна экспираторного воздуха (из-за внезапного и резкого сжатия грудной клетки) ударяется в закрытые голосовые связки; сжатие бронхиального дерева между грудиной и позвоночником; перемещения легких и бронхиального дерева при внезапном и резком замедлении или ускорении движения тела с большей амплитудой, чем может обеспечить подвижность бифуркации трахеи.
В общем же большая часть разрывов локализуется на расстоянии 2 см от карины. Правый главный бронх повреждается чаще левого.
Клинические проявления неспецифичны, поскольку ТБП часто ассоциировано с другими повреждениями ГК, может «прятаться» под маской гемо/пневмоторакса, повреждений грудной стенки, сердца и крупных сосудов. У больных с неполными изолированными разрывами трахеи основными симптомами являются кашель и кровохарканье. Дыхание при этом не нарушено. Если отверстие было герметизировано сгустком крови и тканями средостения, то симптомы, которые появились раньше, могут исчезнуть. При больших и циркулярных разрывах трахеи состояние больных тяжелое. Дыхание резко затруднено, отмечаются одышка в покое, резкая боль в грудной клетке, проявления гиповолемии и ОСН, часто — одутловатость лица, подкожная эмфизема.
Рентгенография не всегда информативна. Могут выявляться симптомы «обрыва» тени бронхов на фоне (часто) сопутствующих признаков гемо/пневмоторакса.
Проводить рентгенографию малоцелесообразно: она вряд ли выявит небольшие повреждения, а при массивных травмах состояние больного редко позволяет провести ее корректно.
Диагностическая ценность КТ гораздо выше. Она позволяет уточнить локализацию поврежденного бронха, часто — характер разрыва, а при контрастировании — ответить на вопрос о наличии активного кровотечения.
Завершающим и наиболее информативным диагностическим методом является фибробронхоскопия. Она же может быть и лечебным мероприятием.
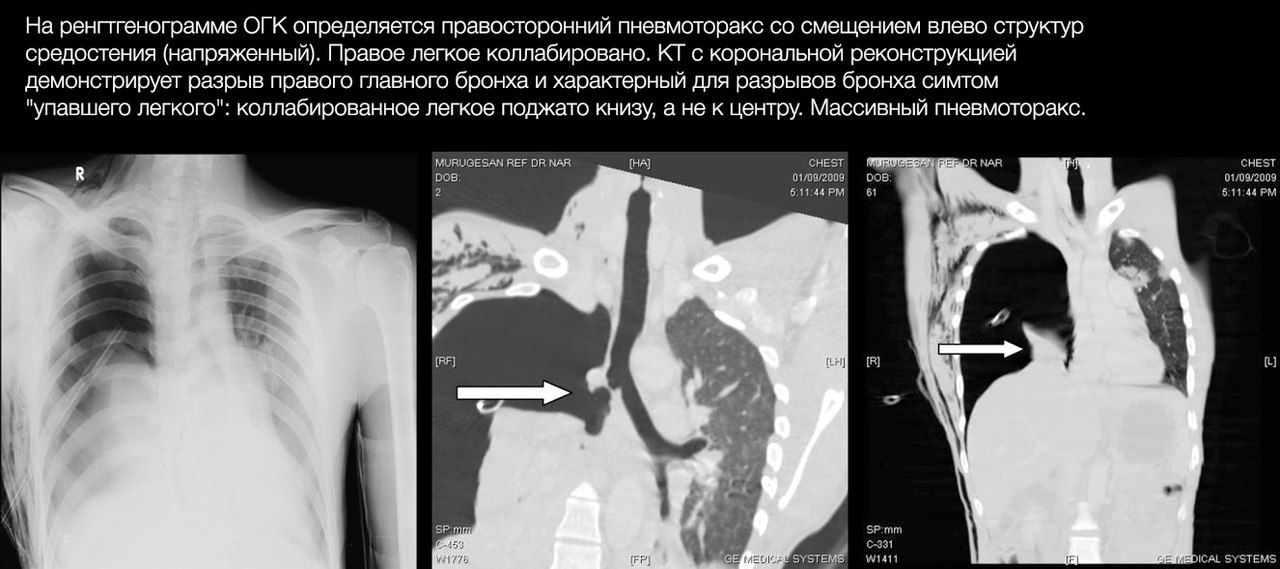
Пневмоторакс
Возникает с частотой 15‒50 % у пациентов со значительной травмой грудной клетки и инвариантно — при проникающих ранениях ГК.
Различают закрытый, открытый и напряжённый пневмоторакс.
Закрытый пневмоторакс возникает в случае, когда плевральная полость не имеет прямого сообщения с внешней средой, т. е. воздух, попадающий в плевральную полость, происходит из бронхоальвеолярной системы вследствие, например, разрыва паренхимы легкого. Классическим примером закрытого пневмоторакса является разрыв буллы легочной ткани, однако у здоровых пациентов в острый период травмы наиболее частый механизм — повреждение ткани легкого отломками ребер. В более поздний период пневмоторакс может быть следствием проведенных оперативных мероприятий, ИВЛ и/или сопровождать позднюю стадию острого респираторного дистресс-синдрома (ОРДС), о котором будет рассказано позже.
Термин открытый, или сообщающийся, пневмоторакс подразумевает наличие постоянного сообщения полости плевры с воздухом. В результате давление в ней перестает быть отрицательным и «выравнивается» с атмосферным давлением, что делает невозможным адекватное расправление легкого при вдохе, и легкое спадается. Открытый пневмоторакс типичен для пулевых ранений.
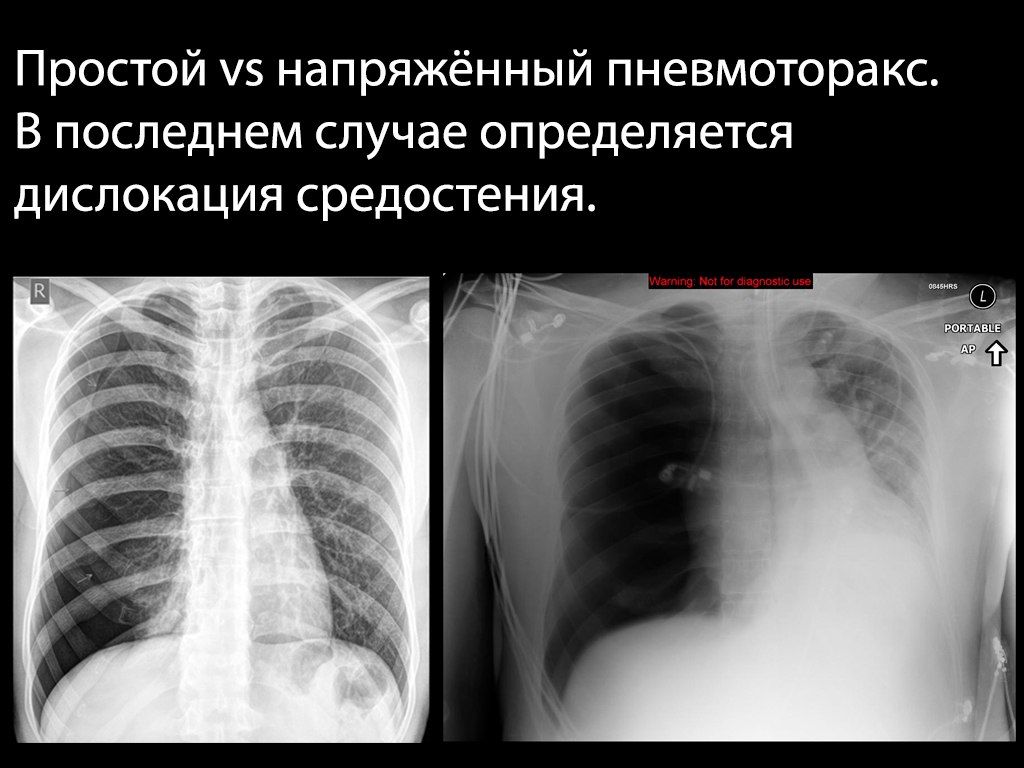
При напряженном пневмотораксе возникает «клапан» из плевры, который открывается при дыхательных движениях, пропуская в плевральную полость воздух (из окружающей среды или из легкого), и препятствует его выходу обратно. Таким образом в плевральной полости быстро нагнетается давление, что обуславливает быструю клиническую динамику: вначале коллабирует легкое, затем избыточное количество воздуха начинает сдавливать и смещать в здоровую сторону органы средостения — полую вену и другие крупные сосуды, сердце и трахею.
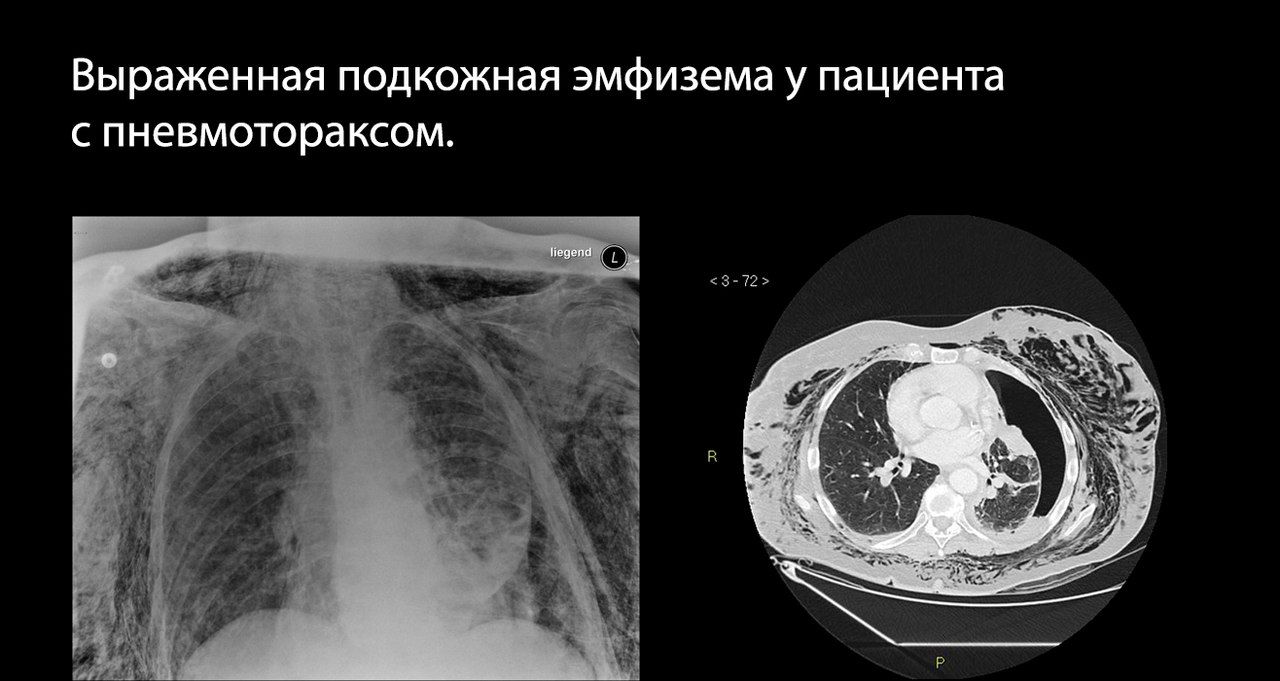
Это проявляется болью в грудной клетке, быстро нарастающей одышкой, психомоторным возбуждением, набуханием сосудов шеи (может не определяться при массивной кровопотере), подкожной эмфиземой, расширением и сглаживанием межреберных промежутков на стороне поражения.
Объективно — на стороне поражения тимпанит, отсутствие дыхательных звуков и голосового дрожания.
Диагноз напряженного пневмоторакса ставится на основе клинических данных и не нуждается в рентгенологическом подтверждении.
Обычно пневмоторакс проявляется на рентгенограммах в виде участка просветления (то есть очень темного на «классических» рентгенограммах) и отсутствия легочного рисунка в области латерального края ГК или верхушки легкого; часто выявляется граница коллабированного легкого в виде тонкой белой линии; может присутствовать подкожная эмфизема — полоски просветлений в области мягких тканей ГК.
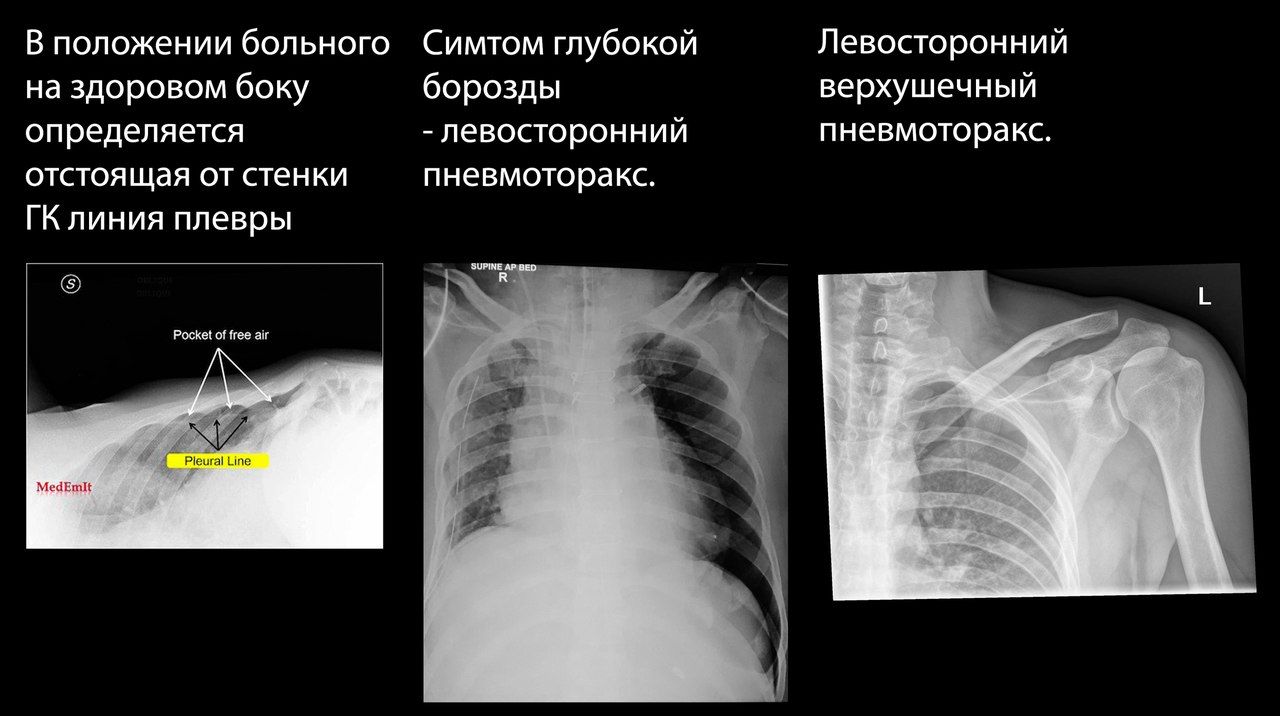
Особую трудность для рентгенолога представляет пациент, которому из-за тяжести его состояния невозможно выполнить рентген в вертикальном положении. При возможности может быть выполнен снимок на здоровом боку.
Если можно выполнить только снимок в положении больного лежа на спине, единственным рентгенологическим проявлением может быть симптом глубокой борозды — заметно углубленный костодиафрагмальный синус на стороне поражения.
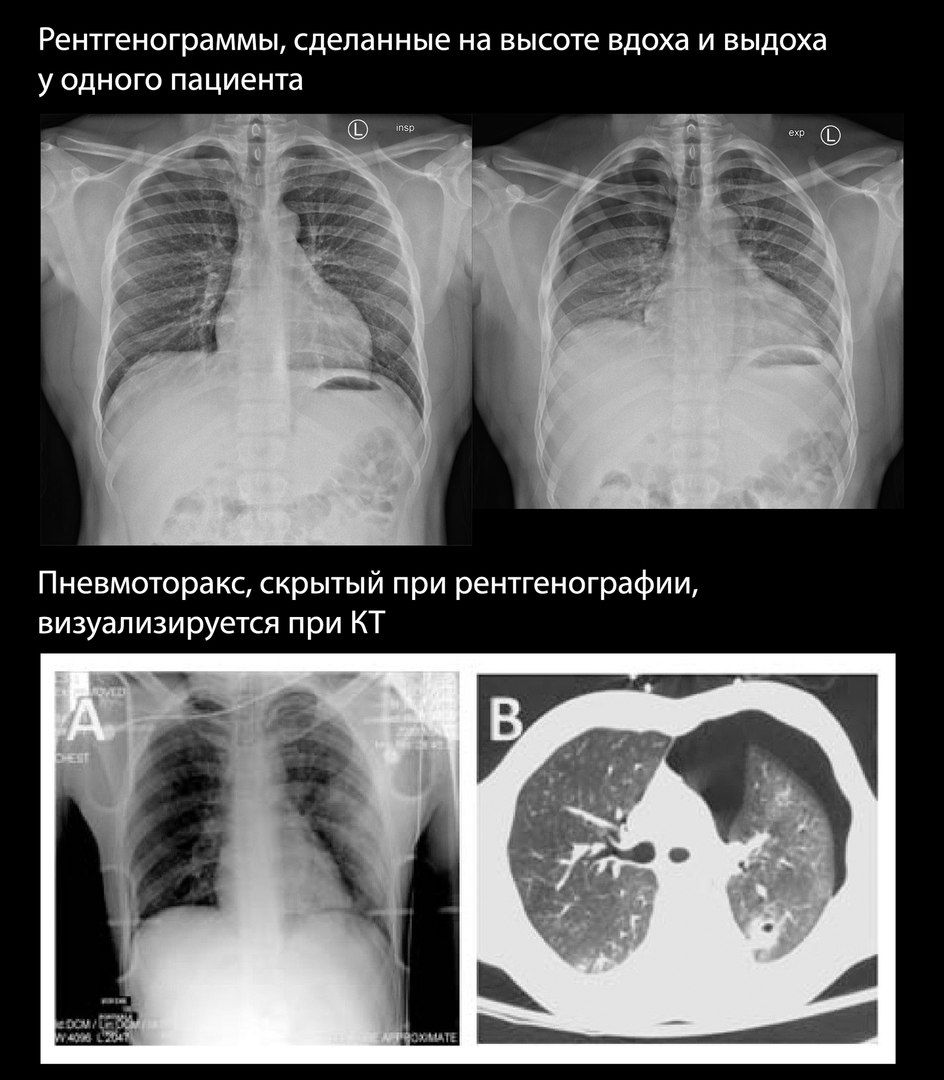
Пневмоторакс может быть трудно определяем при рентгенографии, особенно в случаях небольшого количества воздуха в плевральной полости. До 75 % выявляемых при КТ пневмотораксов были скрыты на рентгенограммах.
В случаях, когда пневмоторакс подозревается клинически, но сомнителен при рентгенографии, некоторые авторы рекомендуют сделать снимок на высоте выдоха, однако ценность и безопасность этого метода дискутабельны.
УЗИ плевральных полостей показало бо́льшую чувствительность в выявлении пневмоторакса, чем стандартная рентгенография. Наиболее чувствительным методом остается КТ.
Дифференциальная диагностика должна проводиться с буллезной эмфиземой (стабильная клиническая картина, стабильная рентген-картина при сравнении со снимками до травмы; следует помнить, что в случае травмы возможен разрыв буллы; в сомнительных случаях предпочтительна КТ), пневмомедиастинумом и пневмоперикардом (более редкие симптомы «утечки воздуха» при травме; пневмомедиастинум чаще возникает после оперативного вмешательства, интубации трахеи; отличаются расположением теней просветлений; в сомнительных случаях — КТ).
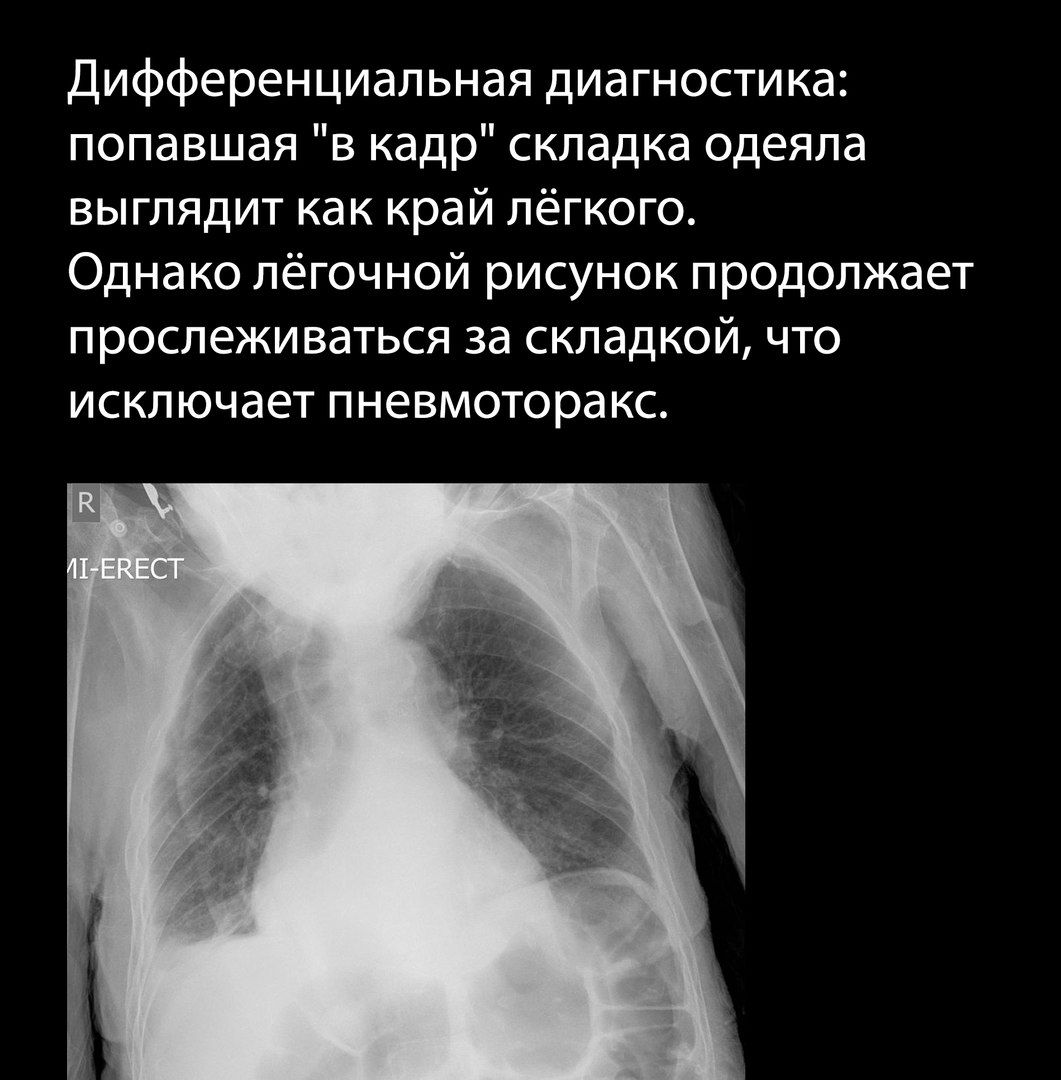
Картину пневмоторакса при рентгенографии могут имитировать складки одежды, посторонние предметы, в том числе тени катетеров и плевральных трубок, и даже складки кожи больного; просветление, вызванное отсутствием одной из молочных желез, иногда может быть принято за пневмоторакс.
Следует обращать внимание на симметричность укладки больного.
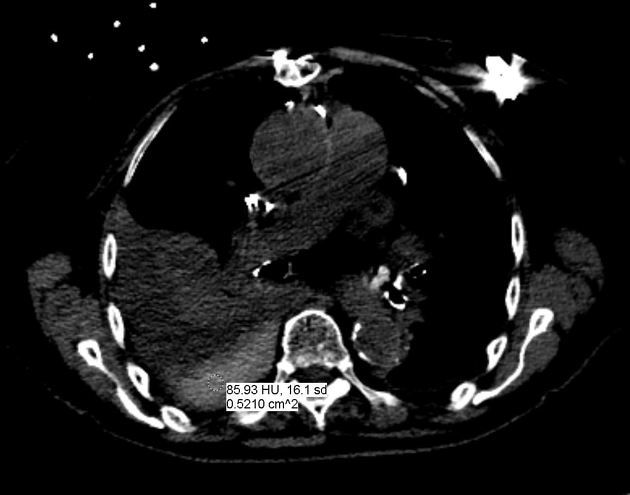
При КТ «спутать» с пневмотораксом можно газ в брахиоцефальной вене или артефакт, вызванный наличием в ней контрастного вещества.
Гемоторакс
Скопление крови в плевральной полости является частым осложнением травмы грудной клетки.
Для обозначения массивного, постоянно увеличивающегося гемоторакса иногда используют термин «напряженный гемоторакс». Его наиболее частая причина — повреждения межреберных артерий и множественные разрывы паренхимы легкого.
Гемоторакс далеко не всегда является угрожающим жизни состоянием. Его наиболее грозное осложнение — гиповолемический шок — случается только в случае массивной и/или продолжающейся кровопотери.
Однако отдаленные последствия в виде эмпиемы плевры и свернувшегося гемоторакса могут заметно осложнить период реабилитации, если гемоторакс не будет распознан и купирован своевременно.
Стоит отметить, что при рентгенографии и УЗИ распознать характер жидкости невозможно, поэтому в описании этих методов корректным будет термин «гидроторакс», т. е. наличие жидкости.
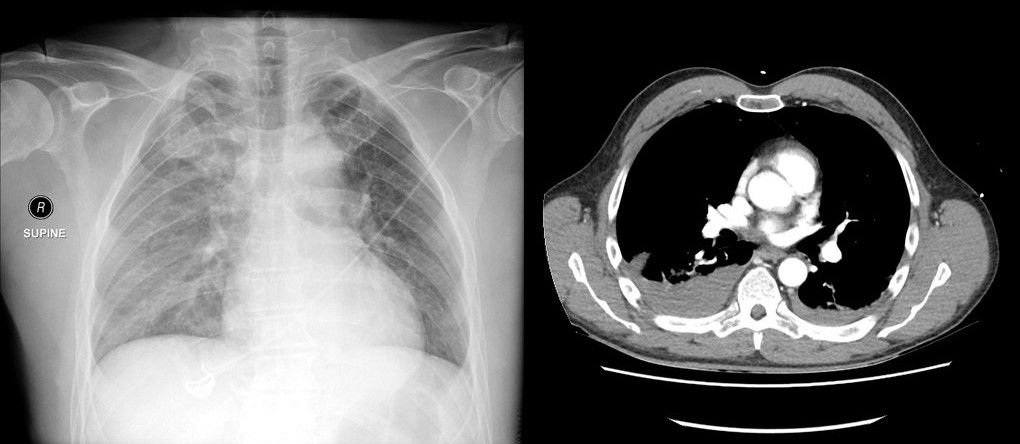
КТ позволяет дифференцировать кровь в полости плевры с ограниченной точностью с помощью измерения плотности жидкости. В первые дни кровоизлияния в плевральную полость оно отличается высокими плотностными показателями, от +40 до +60 HU. В последующем в плевральном выпоте может появиться горизонтальный уровень между плазмой и более плотными форменными элементами крови. Показатели могут быть иными в случае анемии, присоединения экссудативного компонента, присутствия лимфы (хилоторакс), присоединения инфекции.
КТ ОГК демонстрирует наличие плеврального выпота гетерогенной плотности: более высокая плотность обусловлена осаждением форменных элементов крови и остаточным количеством контрастного вещества (пациенту проводилось КТ с контрастированием ранее).
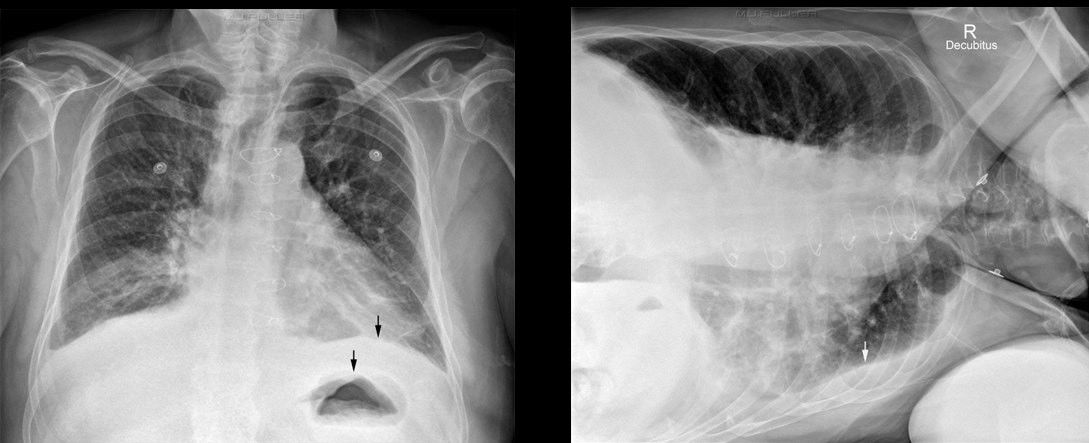
Типичная рентген-картина плеврального выпота представлена на следующей иллюстрации — интенсивное однородное затенение (т. е. более светлый участок) части или всего легочного поля. При снимке в вертикальном положении четко определяется верхний край уровня жидкости в виде вогнутой книзу линии — линии Дамуазо.
Такое распределение жидкости некоторые авторы объясняют неодинаковым отрицательным давлением, которое создает меньшее сопротивление в боковых частях плевральной полости, а другие — эффектом суммации теней.
Снимок в боковой проекции обязателен для уточнения количества жидкости.
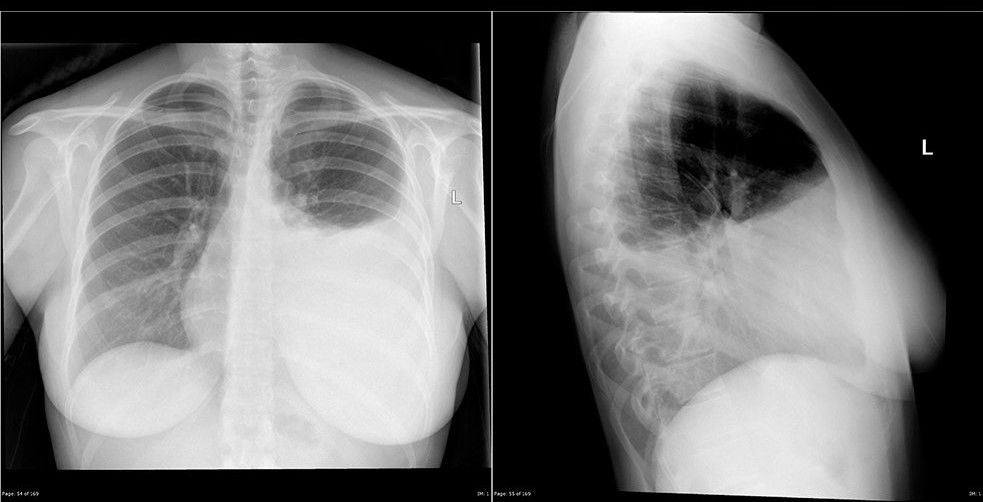
Представленная ниже рентгенологическая картина на первый взгляд кажется нормальной, если бы не одно «но» — заметьте увеличенное расстояние между диафрагмой и газовым пузырем желудка (стрелки). Рентгенолог заподозрил гидроторакс и сделал снимок в положении пациента лежа на «больном» боку. На нем можно увидеть жидкость, как бы обрамляющую легкое сбоку — также с четкой границей.
Однако часто у пациентов в тяжелом состоянии можно провести рентгенографию только в положении лежа на спине — в таком случае жидкость «растечется» по плевральной полости и создаст менее интенсивное равномерное затенение всего легочного поля без четких границ.
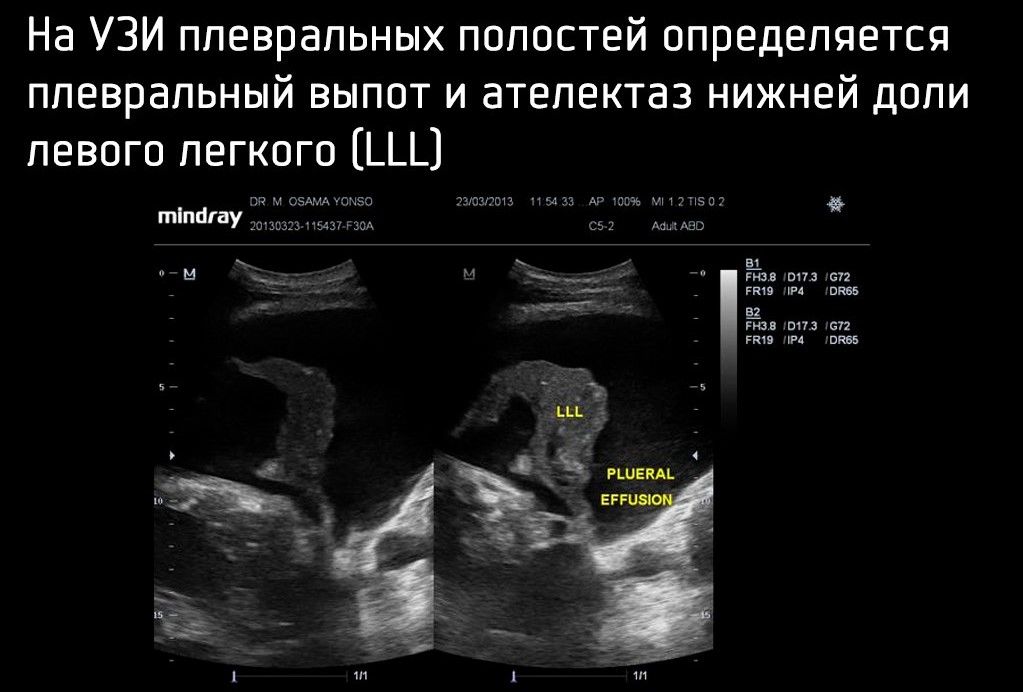
Как и в случае с пневмотораксом, более чувствительным методом диагностики является УЗИ плевральных полостей. Иногда его проводят как отдельное исследование в случае сомнительной информативности рентгенографии, а в случае пациентов с политравмой — как часть FAST-протокола — методики ургентной сонографии для поиска жидкости в брюшной и плевральных полостях.
FAST является обязательной частью Advanced Trauma Life Support.
УЗИ может иметь очень высокую чувствительность (92 %), специфичность (100 %), положительные прогностические значения (100 %) и отрицательные прогностические значения (98 %) при обнаружении гемоторакса в контексте предшествующей травмы.
Измерение количества жидкости
По количеству геморрагической жидкости гемоторакс разделяют на:
— малый (до 500 мл) — кровь занимает плевральные синусы;
— средний (500–1000 мл) — кровь достигает угла лопатки;
— большой (более 1000 мл) — проявляется затенением всего или почти всего легочного поля.
При КТ-исследовании пациент находится в горизонтальном положении, поэтому свободная жидкость растекается вдоль задней поверхности легкого.
По толщине слоя жидкости можно приблизительно определить ее количество.
Считается, что слой жидкости толщиной 1 см вдоль задней поверхности легкого на компьютерной томограмме соответствует 500 мл жидкости в плевральной полости. В протоколах КТ, как правило, количество жидкости указывают в виде «…высотой до N мм».
Достовернее всего объем выпота позволяет вычислить УЗИ.
Для вычисления существует несколько формул, например: — объем (в мл) = (h+b)*70, где
h — максимальный кранио-каудальный размер выпота вдоль грудной стенки (см);
b — базальное периферическое расстояние от диафрагмы до нижнего края легкого (см);
70 — эмпирически выведенный коэффициент;
— объем (в мл) = 20*h при h > 10 мм, где h — максимальный кранио-каудальный размер выпота вдоль грудной стенки (в данном случае в мм),
В случаях, когда требуется быстрый примерный расчет, УЗИст может следовать следующему правилу: объем жидкости превышает 800 мл, если максимальный кранио-каудальный размер выпота превышает 45 мм в правой плевральной полости и 50 мм — в левой.
Этап измерения объема крайне важен для дальнейшего ведения больного: в зависимости от «величины» гемоторакса хирург выбирает место проведения плевральной пункции.
Методом выбора для его диагностики является мультифазная КТ с контрастом. Экстравазация контрастного вещества четко указывает на активное кровотечение.
Гемопневмоторакс
В 25 % случаев гемоторакс при травме ГК ассоциирован с пневмотораксом.
На представленной ниже рентгенограмме видно, как в таком случае сочетаются лучевые симптомы обеих патологий — справа латерально визуализируется просветление, а на его фоне — край коллабированного легкого (видна четкая тонкая граница, легочный рисунок за ней не прослеживается); в базальном отделе — гомогенная интенсивная тень, в которой четко прослеживается верхний край, но в данном случае нет линии Дамуазо, уровень жидкости горизонтальный — это особенность гидропневмоторакса. Также отметим переломы 6, 7, 8 ребер справа.
Дифференциальная диагностика
должна проводиться с:
— консолидацией легочной ткани (ушиб легкого, ОРДС, пневмония);
— другими видами гидроторакса (хилоторакс, экссудативный плеврит);
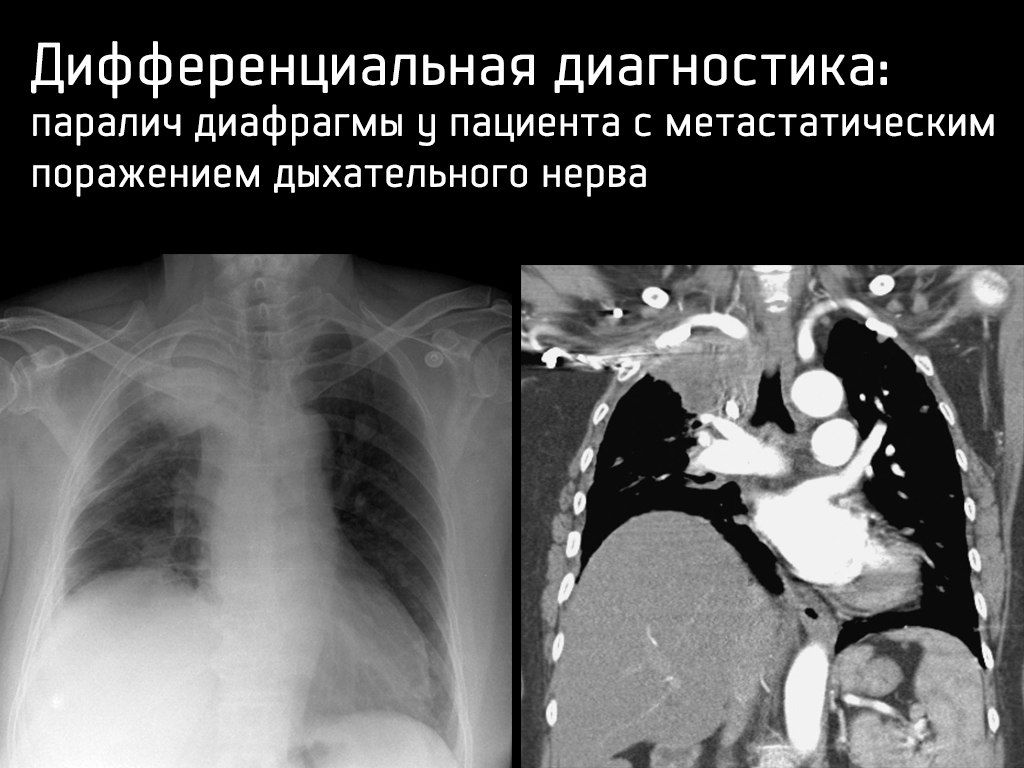
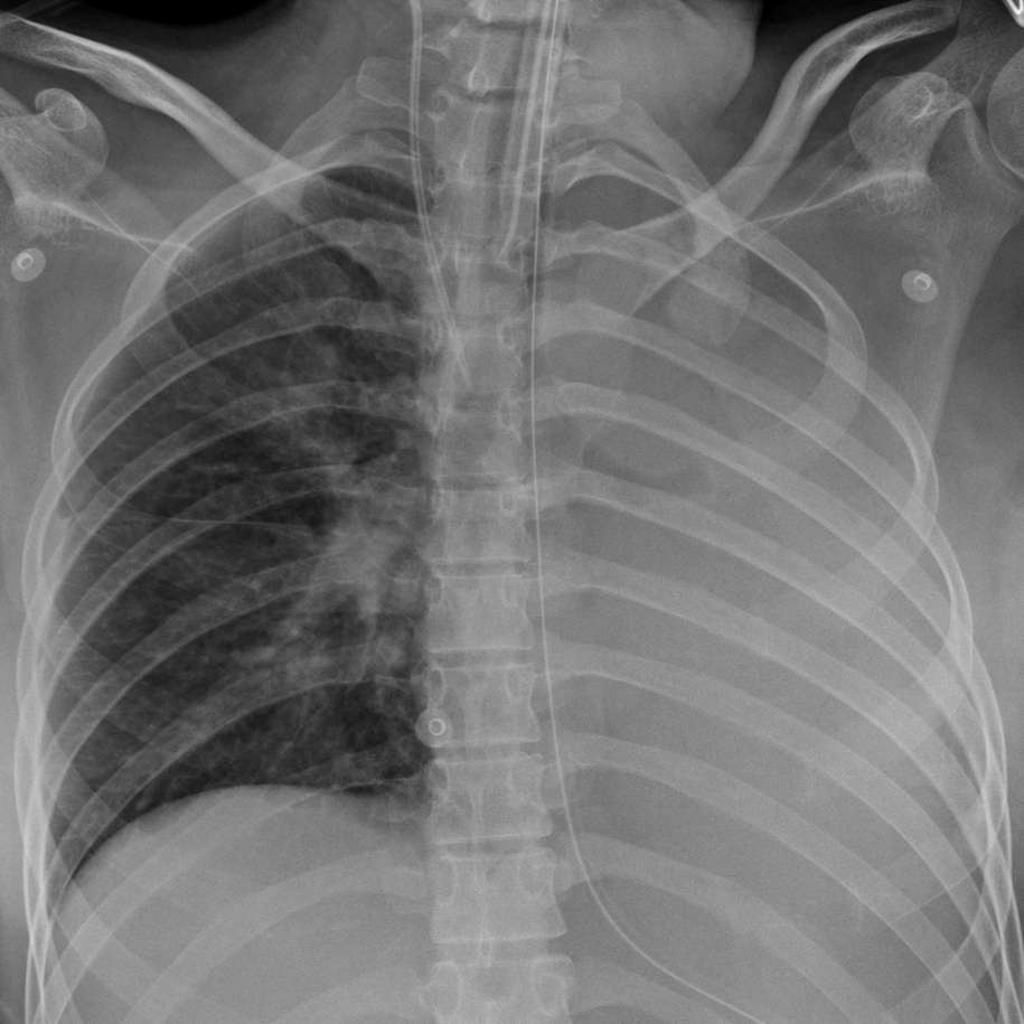
— поражением n. phrenicus;
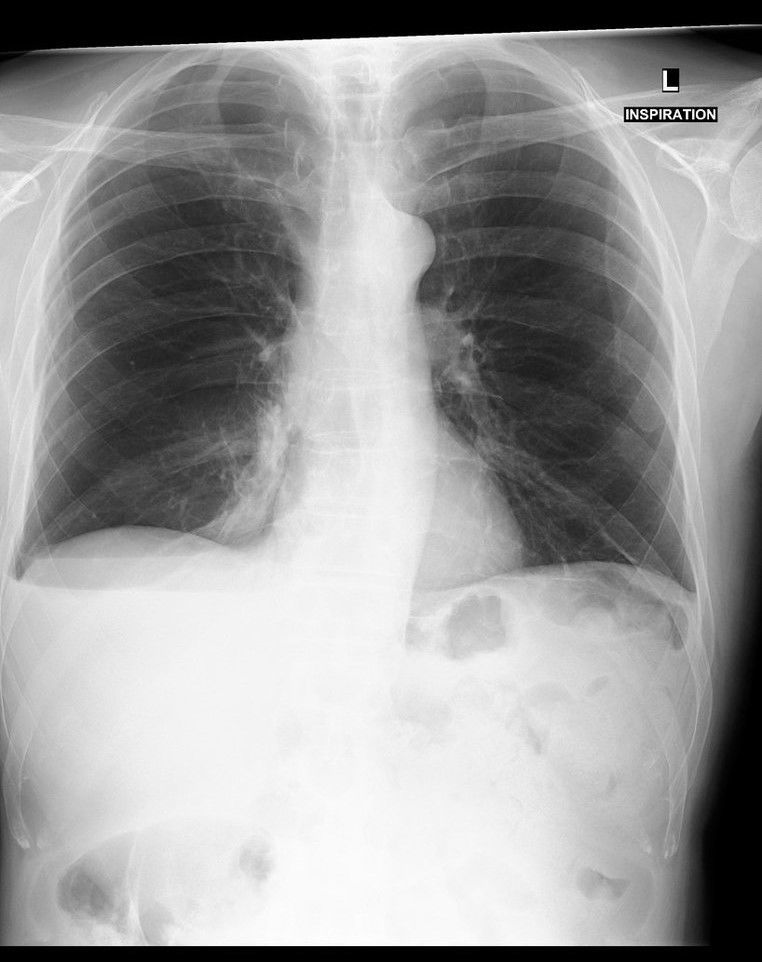
Дифференциальная диагностика: коллапс левого легкого у пациента после интубации.