Как выглядит остеомиелит на снимке
Как выглядит остеомиелит на снимке
1. Общая характеристика:
• Лучший диагностический критерий:
о Литические деструктивные костные изменения, иногда при реакции кости (как периостальной, так и интрамедуллярной)
• Локализация:
о Длинные кости: при гематогенном распространении локализация инфекции соответствует ходу сосудов:
— У младенцев до 12 месяцев некоторые метафизарные сосуды проникают в ростовые зоны и анастомозируют с эпифизарными сосудами:
Поэтому инфекционных процесс у новорожденных поражает метафиз, эпифиз и сустав
Вследствие инфекции в эпифизах у новорожденных могут развиться эпифезиолиз и нарушения роста
— У детей ясельного возраста кровеносные сосуды заканчиваются в виде петель внутри метафиза:
Кровоток в таких концевых петлях замедлен; у детей остеомиелит развивается в метафизах
— У взрослых концевые метафизарные и эпифизарные сосуды анастомозируют вдоль шрама ростовой зоны:
Поэтому остеомиелит взрослых может поражать сустав гораздо чаще, чем у детей
о В редких случаях инфекция локализуется в кортикальном слое о При прямом заносе она может быть диафизарной
• Морфология:
о Деструктивная картина остеомиелита имеет широкий диапазон:
— Может выглядеть в виде агрессивной круглоклеточной опухоли
— Может иметь «географический» вид с фиброзными краями
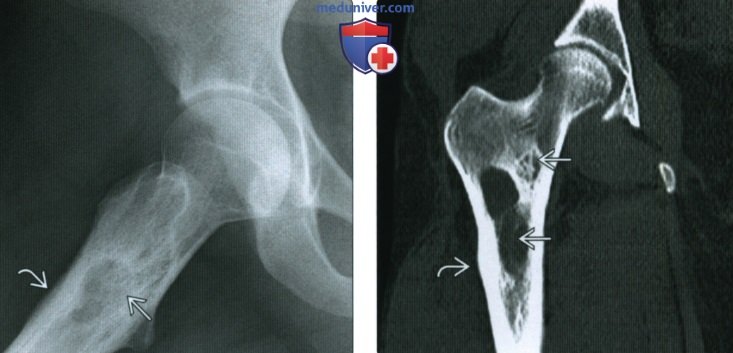
(Справа) КТ кости, коронарный срез: подтверждаются рентгенологические признаки, определяются множественные литические образования и реактивное формирование кости. Такой рисунок очень характерен для остеомиелита, однако этот диагноз требует подтверждения. 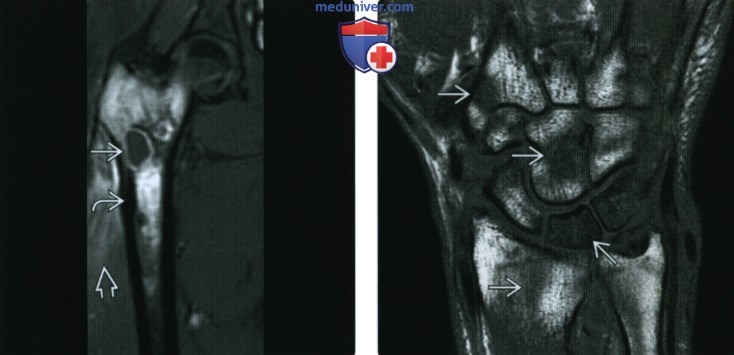
(Справа) МРТ, Т1, коронарный срез: определяется ↓ ИС во многих костях, включая сегменты лучевой, локтевой, костей запястья и основания второй пястной кости. Патологический сигнал на Т1 носит сплошной характер во многих из этих областей, что с большей вероятностью свидетельствует о замещении костного мозга (как и при остеомиелите), чем о реактивном отеке. 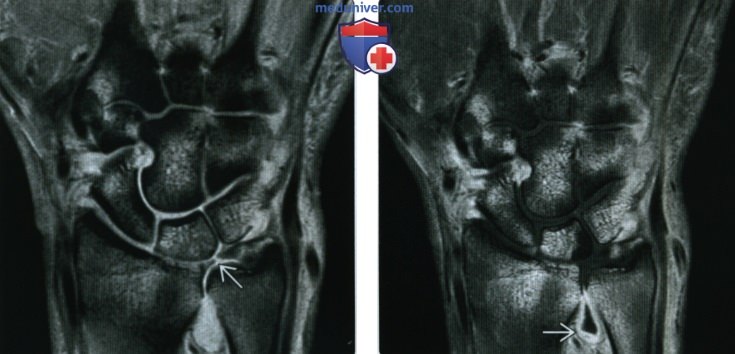
(Справа) МРТ, постконтрастные Т1ВИ, режим подавления сигнала от жира, коронарный срез: определяется интенсивное контрастирование синовиальной оболочки и костных структур. Дифференциальный диагноз включает в себя воспалительный артрит и остеомиелит с септическими суставами. При артроскопии были выявлены гной и деструктивные изменения большинства костных структур.
2. Рентгенография при остром остеомиелите у взрослых:
• Патологические изменения мягких тканей:
о ± целлюлит, мягкотканное образование:
— Образование может размывать или облитерировать жировые срезы
— Облитерация жировых срезов помогает отличить инфекционное образование от опухоли
о В редких случаях отмечается скопление воздуха в свищевом ходе
• Костная патология:
о Отсутствие костных изменений в первые 1-2 недели
о Наиболее ранние костные изменения представлены расплывчатостью кортикального слоя
о Подострые костные изменения:
— Нечеткая костная деструкция; может отмечаться извитой ветвящийся рисунок
— Эндостальная фестончатость или костная реакция
— Периостальная реакция
о Поздние костные изменения: секвестр и капсула:
— Секвестр: некроз кости, окруженный гнойным веществом или грануляционной тканью
— Секвестр обычно нормальной плотности (вследствие утраты кровотока), с окружающей остеопенией
— Секвестр может стать резервуаром для бактерий и источником хронического остеомиелита
— Капсула: костная оболочка, окружающая гной и секвестр
— «Клоака»: кортикальный и периостальный дефект с дренированием гноя из инфицируемого костномозгового канала
о Поздние костные изменения: абсцесс Броди:
— Литическое, обычно овальное образование со склеротическим, четко отграниченным ободком
— Окружающий костный склероз
— Плотная ровная периостальная реакция
— Менее агрессивная картина, чем при остром остеомиелите
— Обычно у детей и локализуется в метафизе
— Могут быть обнаружены в эпифизах у очень маленьких детей (дифференциальный диагноз между хондробласто-мой и гистиоцитозом из клеток Лангерганса)
— Лихорадка или изменения лабораторных данных могут не отмечаться (↑ СОЭ или количества лейкоцитов)
3. КТ при остром остеомиелите у взрослых:
• Костные литические деструктивные изменения, иногда с извитым ходом
• Реактивное формирование кости:
о Центральное, эндостальное или периостальное
• Облитерация на мягкотканных срезах
• Контрастируемый ободок вокруг кости или абсцессов мягких тканей
4. МРТ при остром остеомиелите у взрослых:
• Высокая чувствительность и специфичность при контрастировании
• Пузырьки воздуха могут визуализироваться в области изъязвления мягких тканей/свищевом ходе: гипоинтенсивный сигнал на всех последовательностях
• Т1: сплошная область гипоинтенсивного сигнала:
о Четкая сплошная гипоинтенсивная область увеличивает специфичность МРТ
о Дифференцируемая от мутного сетчатого рисунка, наблюдаемого при реакции кости на инфекцию соседних тканей
• Последовательности, чувствительные к жидкости: ↑ сигнала от кости и абсцесса мягких тканей; очень чувствительны в отношении остеомиелита, когда данные интерпретируются независимо от данных на Т1
• Часто отмечается отек подкожных тканей
• При контрастировании отмечается ободок контрастирования вокруг абсцесса и внутри кости:
о Следует помнить о том, что при некрозе опухоли может определяться центральный гипоинтенсивный сигнал с окружающим контрастированием
• Даже с использованием МРТ, дифференциальная диагностика остеомиелита с патологическими изменениями при стопе Шарко затруднена
5. Радиоинуклидная диагностика:
• На многофазной сцинтиграфии меченным Tc-99m при остром остеомиелите ↑ накопление радиометки во всех фазах
• Остеомиелит может быть «холодным» на отсроченных изображениях сцинтиграфии, в частности, у детей в раннюю острую фазу
• Галлий-67 обладает почти 100% чувствительностью, но не специфичен
• Комбинированная визуализация с меченными лейкоцитами и взаимодополняемой визуализацией костного мозга коллоидом серы, меченным Тс-99м, обладает точностью в 90% в отношении остеомиелита
• Недавний мета-анализ свидетельствует о высокой точности ПЭТ ФДГ для диагностики хронического остеомиелита
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Методом первой линии является рентгенография; относительно нечувствительна; золотым стандартом является МРТ, даже учитывая то, что МРТ может быт неспецифичной в отношении остеомиелита при суставе Шарко
• Советы по протоколу исследования:
о При визуализации в режиме Т1 необходимы по крайней мере два среза для дифференцировки костных изменений вследствие остеомиелита, от реактивных изменений кости
о Контрастирование является обязательным
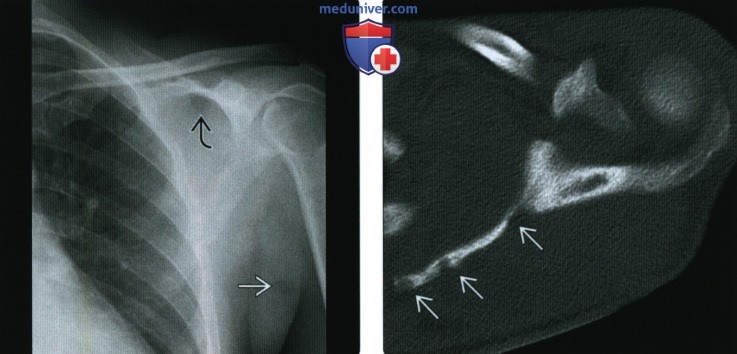
(Справа) КТ кости, аксиальный срез: у этого же пациента определяются литические образования внутри тела лопатки в КТ не является оптимальным методом выявления абсцесса, несмотря на подтверждение очагов остеомиелита. 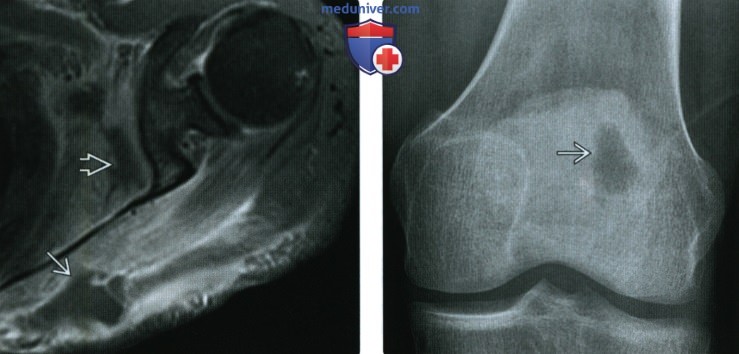
(Справа) Рентгенография в ПЗ проекции: определяется литическое образование по латеральной поверхности надколенника. В этом случае диапазон дифференциального диагноза весьма широк: необходимо дальнейшее наблюдение. 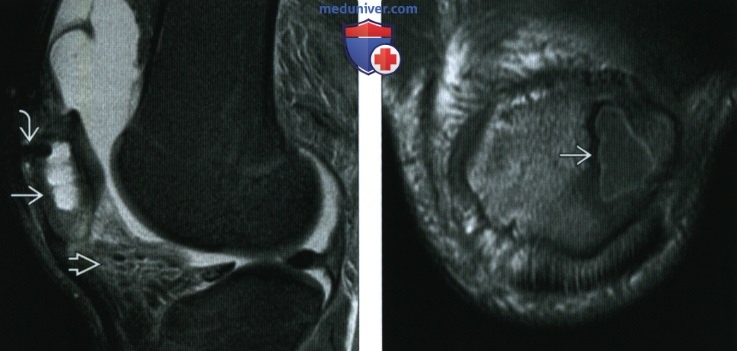
(Справа) МРТ, постконтрастные Т1ВИ, режим подавления сигнала от жира, коронарный срез: определяется образование надколенника с контрастируемым ободком, окруженным гипоинтенсив-ным скоплением жидкости; был подтвержден диагноз стафилококковою остеомиелита.
б) Дифференциальная диагностика острого остеомиелита у взрослых:
1. Круглоклеточная опухоль:
• Круглоклеточная опухоль (саркома Эвинга, лимфома): такая же степень агрессивности, как и при остеомиелите
• У детей метастатическая нейробластома имеет ту же степень агрессивности
• Гистиоцитоз из клеток Лангерганса: может изредка быть таким же агрессивным, как и остеомиелит
2. Кортикальный остеомиелит: остеоидная остеома или стрессовый перелом с реакцией:
• При остеоид-остеоме может отмечаться округлое центральное просветление; тем не менее, такой очаг может быть замаскирован реактивной костью
• Стрессовый перелом может иметь линейный рисунок склероза
3. Диабетическая стопа: изменения Шарко и остеомиелит при наличии симптомов Шарко:
• При стопе Шарко могут отмечаться крупные скопления жидкости при наличии контрастируемого ободка, даже при отсутствии сепсиса
• При стопе Шарко может отмечаться изъязвления мягких тканей
• При стопе Шарко также могут определяться реактивные изменения в кости: снижение сигнала на Т1, повышение сигнала на последовательностях, чувствительных к жидкости, контрастирование, даже при отсутствии сепсиса
• Несколько критериев помогают отличить стопу Шарко от инфекции:
о Сплошной сигнал на Т1 определяется в кости при остеомиелите; сетчатый нечеткий сигнал при реактивных изменениях кости
о Костные осколки чаще визуализируются в скоплениях жидкости при болезни Шарко, чем при абсцессе
о Свищевые ходы и замещение жиром чаще всего отмечаются при инфекции
о Диффузное контрастирование суставной жидкости чаще всего определяется при инфекции; тонкий ободок контрастирования при болезни Шарко
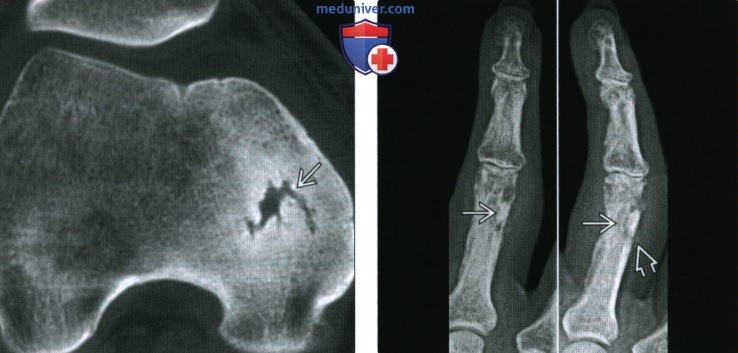
(Справа) Рентгенография в ЗП (слева) и косой (справа) проекциях: определяется отек мягких тканей в области проксимальной фаланги, а также плотная периостальная реакция. Визуализируется литический очаг, содержащий овальный фиброзный кусок кости, который представляет собой секвестр в капсуле. 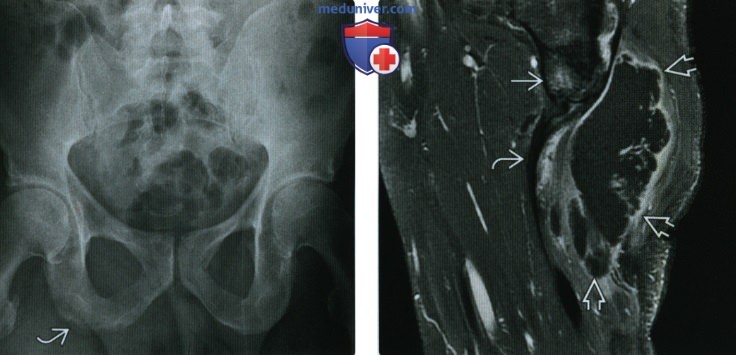
(Справа) МРТ, постконтрастные Т1ВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента определяется контрастирование седалищной костив. Мышцы задней поверхности бедра смещены кпереди, но не вовлечены. Отмечается большое многокамерное скопление жидкости с контрастируемым ободком, указывающее на абсцесс мягких тканей, что осложняет этой случай остеомиелита. 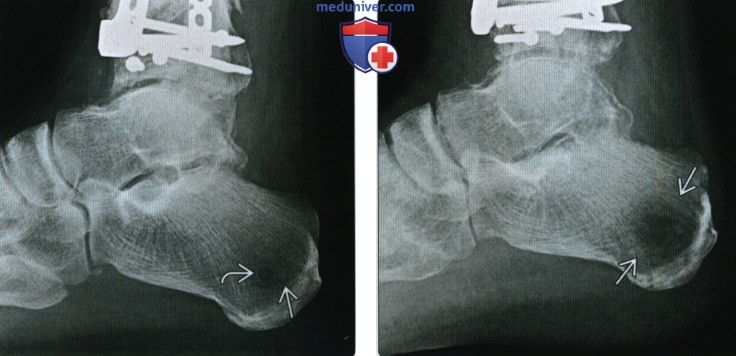
(Справа) Рентгенография в боковой проекции, этот же пациент три месяца спустя: определяются более обширные нечеткие изменения, указывающие на прогрессирование инфекции спицевого канала в более распространенный остеомиелит.
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль, лихорадка, озноб
о Системные симптомы или изменения в лабораторных данных могут отсутствовать
2. Течение и прогноз:
• Острый остеомиелит:
о При отсутствии лечения может прогрессировать до агрессивной деструкции и формирования абсцесса
о При отсутствии лечения может отграничиваться реактивными изменениями костной ткани и прогрессировать в хронический остеомиелит
• Хронический остеомиелит:
о Может не меняться в течение многих лет, а затем заново активироваться
о Реактивацию иногда трудно диагностировать, поскольку изменения при хроническом остеомиелите могут ее скрывать
о Серийные изображения могут помочь выявить новые деструктивные изменения
о При отсутствии рентгенологических признаков прогрессирования целесообразно выполнение сцинтиграфии костей и/или радионуклидного исследования с меченными лейкоцитами
о Хронический остеомиелит с дренируемым свищевым ходом может развиться в плоскоклеточный рак:
— Обычно после нескольких лет дренирования
— Новый приступ боли и костная деструкция при наличии хронического дренирования могут помочь в диагностике
— Обычно трудно поддается лечению; высокий риск летального исхода
д) Диагностическая памятка. Следует учесть:
• Деструктивные изменения при остеомиелите развиваются быстрее, чем при росте опухоли:
о Исключение составляет гистиоцитоз из клеток Лангерганса, при котором, в редких случаях, происходит исключительно стремительное разрушение
е) Список использованной литературы:
1. Prieto-Perez L et al: Osteomyelitis: a descriptive study. Clin Orthop Surg. 6(1):20-5, 2014
2. van der Bruggen W et al: PET and SPECT in osteomyelitis and prosthetic bone and joint infections: a systematic review. Semin Nud Med. 40(1):3-15, 2010
3. Sella EJ: Current concepts review: diagnostic imaging of the diabetic foot. Foot Ankle Int. 30(6):568-76, 2009
4. Fayad LM et al: Musculoskeletal infection: role of CT in the emergency department. Radiographics. 27(6): 1723-36, 2007
5. Ahmadi ME et al: Neuropathic arthropathy of the foot with and without superimposed osteomyelitis: MR imaging characteristics. Radiology. 238(2):622-31, 2006
6. Collins MS et al: T1-weighted MRI characteristics of pedal osteomyelitis. AJR Am J Roentgenol. 185(2):386-93, 2005
Редактор: Искандер Милевски. Дата публикации: 19.6.2021
Хронический остеомиелит
Остеомиелит – это гнойное поражение костных структур, при котором изначально поражается костный мозг, а затем другие части кости. Остеомиелит включает в свое понятие остит (воспалительные изменения затрагивают кортикальный слой кости), миелит (вовлечение костного мозга), периостит (воспаление надкостницы, иногда с формированием поднадкостничного абсцесса).
Классификация, причины остеомиелит а
Классифицировать остеомиелит можно:
В практической деятельности гнойного хирурга чаще всего встречается хронический гематогенный и посттравматический остеомиелит. Реже встречается огнестрельный и послеоперационный остеомиелит. Острый гематогенный остеомиелит является проблемой детского возраста (мальчики болеют в три раза чаще девочек), в связи с чем, лечение данного заболевания происходит, в основном, в условиях детского стационара.
Хронический гематогенный остеомиелит – является стадией гнойно-некротичского процесса, которому, как правило, предшествует острая стадия. В 20-30% случаях встречаются первично-хронические формы остеомиелита (абсцесс Бродди, склерозирующий остеомиелит Гарра), которые встречаются у пациентов со сниженном иммунитетом при наличии «дремлющих» очагов инфекции. Типичной локализацией гнойного процесса при хроническом гематогенном остеомиелите являются бедренная и большеберцовая кости.
Посттравматический остеомиелит – хронический остеомиелит после открытых (неогнестрельных) повреждений костей и фактически представляет собой длительно незаживающую рану кости в результате гнойно-некротического осложнения открытого перелома (Никитин Г.Д., 2000).
По данным разных авторов посттравматический остеомиелит чаще всего локализуется на голени и стопе, где образуются наиболее обширные открытые повреждения костных структур.
Посттравматический остеомиелит после открытых переломов может протекать в двух вариантах – с консолидацией зоны перелома и с несросшимся переломом с образованием ложного сустава. В отличие от гематогенного остеомиелита при посттравматическом остеомиелите не происходит образования больших остеомиелитических полостей.
Симптомы остеомиелит а
Симптомы различных форм хронического остеомиелита разнообразны и зависят от возраста больного, локализации, распространенности и длительности процесса. Одной из характерных особенностей хронического остеомиелита является его затяжное течение, сменяющееся периодами обострения и ремиссии. В период ремиссии больного, как правило, ничего не беспокоит. Местные изменения могут проявляться образованием свищей, остеомиелитических язв со скудным отделяемым.
В период обострения отделяемое из свищей и язв значительно увеличивается, изменяется его характер. Появляются общие симптомы воспалительной реакции (повышение температуры тела, тахикардия и др.) Период обострения нередко сопровождается развитием параоссальных флегмон, при которых могут отсутствовать характерные местные признаки гнойного воспаления. В некоторых случаях в воспалительный процесс могут вовлекаться крупные суставы. При этом появляются симптомы гнойных артритов.
Диагностика остеомиелит а
Основным методом диагностики остеомиелита является рентгенологическое исследование. Обязательным является выполнение рентгенографии пораженного сегмента в нескольких проекциях. Однако для оценки распространенности деструктивного процесса в мягких тканях, возможности данного метода сильно ограничены. Для полной характеристики патологического процесса данных обычной рентгенографии, как правило, не достаточно. В большинстве случаев при исследовании крупных суставов и костей необходима компьютерная томография и МРТ, позволяющие выявить или уточнить распространенность деструктивных изменений и секвестров.
Радиоизотопная сцинтиграфия применяется для раннего выявления заболевания, позволяет установить приблизительные размеры и локализацию очага.
Для выявления гнойных затеков и параоссальных флегмон необходимо выполнение УЗИ исследования, позволяющего оценить объем и протяженность гнойно-некротического очага мягких тканей.
При наличии свищей обязательным является фистулография. Этот метод позволяет уточнить распространенность свищевых ходов в мягких тканях, костных структурах и объем патологической полости для адекватного выбора оперативного доступа.
Бактериологическое исследование служит для оценки качественного и количественного микробного состава гнойного очага.
Хирургическое лечение остеомиелит а
Хирургическое лечение хронического остеомиелита делится на два этапа: первый – санация гнойно-некротического очага; второй – восстановительных операций на костях и мягких тканях.
Санирующие операции подразделяются на:
После операций на костях часто образуются обширные дефекты тканей, требующие восстановительных операций, которые включают:
В некоторых случая, когда санирующие гнойный очаг, операции неэффективны, а сам гнойный очаг является источником сепсиса, когда отсутствует перспектива сохранения конечности необходимо прибегать к ампутации конечности. Так же ампутация конечности показана при малигнизации остеомиелитических язв.
В заключение стоит отметить, что проблема хронического посттравматического и гематогенного остеомиелита является сложной и до конца не решенной проблемой гнойной хирургии. Лечение должно быть комплексным, включающим консервативную терапию, активную хирургическую тактику, с радикальным удалением очага осте омиелита с последующим восстановительным этапом, состоящим из различных видов кожно-пластических операций и остеосинтеза.
Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.
Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).
Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.

Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.
Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.








