Как вставить шею на место
Вывих шейного позвонка
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Симптомы включают головную боль, нетипичное положение головы, снижение чувствительности в верхних конечностях. Лечение связано с характером повреждения, наличием осложнений. При нестабильном подвывихе, вывихе с разрывом связок, переломе выполняют операции для восстановления нормальной биомеханики вертебрального столба.
Рассказывает специалист ЦМРТ
Дата публикации: 15 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины вывиха шейного позвонка
Нарушения в суставах и связках позвонков возникают под влиянием определенных факторов, которые включают:
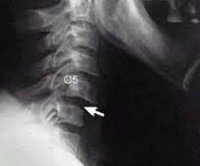
Атланто-аксиальный вывих характеризует смещение позвонков относительно друг друга более 5 мм, при подвывихе обнаруживают расширение щели срединного атлантоосевого сустава до 3-4 мм.
Подвывих шейного позвонка у ребенка может быть следствием неправильного размещения плода в матке, травматизации во время родов, обвития пуповиной шейного отдела в сегменте С1. У детей старшего возраста причины смещения включают сверхмобильность, недоразвитие, диспластические процессы хрящевых и костных структур.
Симптомы вывиха шейного позвонка
Клинические проявления вывиха:
В отсутствие травмы симптомы подвывиха шейного позвонка у взрослого выражены менее ярко, чем при полном вывихе. У ребенка на фоне смещения может сформироваться болезненная кривошея, страдает умственно-эмоциональная сфера, аппетит, присутствует беспричинный плач.
Классификация
Вывих первого шейного позвонка может быть:
В зависимости от положения заинтересованного позвонка вывих бывает:
По наличию осложнений:
Как диагностировать
Врач после сбора анамнеза проводит первичный осмотр шейного отдела позвоночника, который включает пальпацию, проверку рефлексов, оценку состояния мышечной ткани.
С подозрением на патологию пациента направляют на аппаратную диагностику:
К какому врачу обратиться
При остром повреждении с выраженными симптомами пострадавшего доставят в травматологическое отделение. При застарелых вывихах или подвывихах пациент обращается на прием к неврологу, ортопеду, травматологу. После стабилизации позвоночника помощь окажут специалисты восстановительного лечения.
Подвывих шейного позвонка
МКБ-10
Общие сведения
Подвывих шейного позвонка – частичное смещение суставных поверхностей двух соседних позвонков. Может возникать вследствие удара, падения или резкого поворота головы. Иногда остается не диагностированным. Самым широко распространенным в травматологии и ортопедии является ротационный подвывих атланта (С1), составляющий около 30% от общего числа повреждений шейного отдела позвоночника. Как правило, подвывихи позвонков являются изолированной травмой. При адекватной терапии исход благоприятный.
В ряде случаев (обычно при падении с высоты) подвывихи II шейного и нижележащих позвонков сочетаются с другими травматическими повреждениями: переломами позвонков, ЧМТ, переломами костей конечностей, повреждением грудной клетки, тупой травмой живота и т. д. При наличии сочетанных повреждений, особенно – ЧМТ и переломов позвонков прогноз ухудшается, а вероятность возникновения неврологических осложнений увеличивается. Лечением изолированных подвывихов занимаются врачи-травматологи. При выявлении сопутствующей неврологической симптоматики больных передают в ведение нейрохирургов.
Причины
Причиной подвывиха атланта в детском возрасте обычно становится резкий нескоординированный поворот головы. Травма возникает во время уроков физкультуры, активных игр или занятий спортом, реже – при первом движении после состояния покоя (например, после сна). Кроме того, как у детей, так и у взрослых подвывих С1 может развиваться вследствие внешнего пассивного или активного воздействия на голову или шею (например, при ударе волейбольным мячом во время игры). У взрослых ротационные подвывихи атланта выявляются значительно реже, чем у детей.
Причиной подвывиха С1 у новорожденных может стать даже незначительная травма при продвижении по родовым путям. Сухожильный и связочный аппарат младенцев еще недостаточно зрелый, поэтому при значительной амплитуде движений связки могут растягиваться и разрываться. Если во время движения по родовым путям головка отклоняется от центральной оси тела, давление родовых путей может вызвать дислокацию одного позвонка относительно другого. Такие повреждения достаточно часто остаются нераспознанными.
Симптомы подвывиха
При повреждении обычно наблюдаются боли в шейном отделе позвоночника, вынужденное положение головы, болезненность при пальпации, напряжение мышц и припухлость мягких тканей шеи. Кроме того, при сдавлении нервных корешков и спинного мозга могут возникать головокружения, нарушения сна, головные боли, судороги в руках, боли в спине, плечах, нижней или верхней челюсти, шум в ушах, ощущение мурашек в пальцах, снижение объема и силы движений в верхних и нижних конечностях.
Для ротационного подвывиха С1 характерны следующие признаки: боль в верхних отделах шеи, поворот головы в сторону (при правостороннем подвывихе – влево, при левостороннем – вправо), резкое усиление боли при попытке движений, невозможность повернуть голову в больную сторону. В отдельных случаях наблюдаются головокружения и потеря сознания. При подвывихах С2-С3 возникают боли в шее, затруднение глотания и ощущение отечности языка. Подвывихи нижних шейных позвонков проявляются болями в шее, иррадиирующими в плечо. Возможно также вздутие живота, боли или неприятные ощущения за грудиной.
Врожденные подвывихи шейных позвонков в первые месяцы жизни часто протекают бессимптомно. При увеличении вертикальных нагрузок (стоянии и ходьбе) возникает необходимость выполнять сложные движения, в том числе – и в шейном отделе позвоночника, и патология нередко проявляется в нарушении выработки стереотипов походки (неправильной походке). В отдаленном периоде у таких детей могут отмечаться головные боли, дефицит внимания, ухудшение памяти, быстрая утомляемость и повышенная капризность.
Диагностика
Основным инструментальным методом диагностики подвывиха шейных позвонков является рентгенография позвоночника с использованием как стандартных (боковой и прямой), так и дополнительных проекций: косых снимков, снимков через рот, рентгенограмм в положении разгибания и сгибания шеи. Перечень дополнительных проекций, назначаемых в каждом конкретном случае, определяется с учетом предположительного уровня повреждения. Наряду с рентгенографией могут быть назначены КТ и МРТ.
На КТ позвоночника выявляется уменьшение высоты диска и смещение суставных поверхностей, а при подвывихе С1 – асимметрия между атлантом и зубом. Проведение МРТ позвоночника позволяет уточнить состояние мягких тканей. Кроме того, пациентам с подозрением на подвывих позвонков назначают консультацию невролога для выявления возможных неврологических нарушений. При застарелых подвывихах и подозрении на ухудшение кровоснабжения головного мозга показана реоэнцефалография.
Лечение подвывиха шейного позвонка
При травме шеи необходимо полностью обездвижить голову и шею пострадавшего. Если пострадавший находится в автомобиле, следует сначала надежно зафиксировать шею, а уже затем доставать его из транспортного средства. Для фиксации применяют специальные шины. При отсутствии шин можно использовать самодельный воротник из нескольких слоев ваты, завернутой в марлю, главное – чтобы он надежно фиксировал поврежденный отдел и при этом не препятствовал дыханию. Самостоятельное вправление подвывиха категорически запрещается, манипуляцию может проводить только квалифицированный специалист в условиях стационара.
Процедуру желательно осуществлять в ранние сроки, поскольку с течением времени нарастает отек мягких тканей, и вправление подвывиха становится затруднительным. Обычно применяется петля Глиссона. Пациента укладывают на спину с небольшой плоской подушкой под плечами. Возможно как постепенное вправление с использованием небольшого груза, так и одномоментная манипуляция, во время которой травматолог при помощи петли осуществляет тягу, а затем производит разворот головы.
В момент вправления слышится характерный негромкий щелчок, пациент отмечает уменьшение боли и исчезновение препятствия движениям. Из-за повреждения связочного аппарата после вправления легко может возникнуть повторный подвывих, поэтому больному запрещают двигать головой и накладывают воротник Шанца или краниоторакальную повязку на срок от 2 недель до 3 месяцев (в зависимости от уровня и характера подвывиха). После вправления обязательно выполняют контрольную рентгенографию.
В последующем используют лекарственную терапию, физиолечение, массаж и ЛФК. По показаниям для расслабления мышц шеи назначают толперизон, для нормализации деятельности нервной системы и улучшения кровообращения – витамины группы В, для улучшения микроциркуляции – пентоксифиллин. Массаж может применяться с первых дней после травмы, его цель – расслабление мышц, улучшение питания и кровоснабжения тканей. Используются преимущественно щадящие методики – поглаживания и растирания.
Занятия ЛФК начинают сразу после вправления и продолжают вплоть до выздоровления. На начальном этапе выполняют только упражнения для плеч и надплечий. После снятия воротника Шанца в комплекс добавляют движения шеей. Все упражнения необходимо делать осторожно и аккуратно, постепенно увеличивая нагрузку. Одновременно с занятиями ЛФК применяют физиотерапевтические восстановительные методики: электрофорез с новокаином, ультразвук и тепловые процедуры.
Травмы шейного отдела позвоночника: последствия и реабилитация
По данным ВОЗ, 500 тысяч человек каждый год получают травму позвоночника, в том числе травму шейного отдела. Большинство травм шеи вызваны повреждениями во время автомобильной аварии, неудачного прыжка в воду, прямого удара по спине. Также травмы шеи могут произойти во время занятий спортом и особенно часто случаются среди легкоатлетов и спортсменов различных видов борьбы.
Анатомически шея — сложная часть тела человека. В шейном отделе позвоночника расположены кости, суставы, мягкие ткани и нервы, которые позволяют удерживать голову и двигать ей. Повреждение одной составляющей влияет на работу всех остальных. Если последствия незначительных травм шеи (например, растяжение связок или ушиб шейного отдела позвоночника) беспокоит человека несколько дней или недель, то сложные травмы могут привести к пожизненным последствиям. Значительная доля людей получает временную или постоянную инвалидность.
При компрессии или повреждении спинного мозга человек может оказаться парализованным, зависимым от ухода окружающих. Человек с травмой спинного мозга чувствует онемение тела, испытывает трудности с контролем мышц рук или ног, кишечника и мочевого пузыря. У человека после травмы существует высокий риск вторичных осложнений, таких как тромбоз глубоких вен, пролежни, инфекции мочевыводящих путей, воспаление лёгких, значительная потеря веса (кахексия). В некоторых случаях при травмах шеи происходит нарушение глотания и дыхания. Резкое изменение образа жизни и внешнего облика может вызвать депрессию.
Человеку с тяжёлой травмой шеи требуется качественный уход и помощь медицинских специалистов. Современная медицина позволяет реабилитировать человека после травмы шеи и адаптировать его к повседневной жизни.
Важно! Если вы увидели человека с травмой шеи в результате аварии, удара или падения — незамедлительно вызовите скорую помощь. До приезда скорой не перемещайте человека и посоветуйте ему не двигаться. От этого может зависеть жизнь пострадавшего.
Виды травм шейного отдела позвоночника
Способ лечения и последующая реабилитация зависят от причины, характера травмы и степени повреждения. Рассмотрим виды наиболее часто встречающихся травм шеи.
Растяжение связок
Связки — это полосы соединительной ткани, которые скрепляют кости. Растяжение связок может быть спровоцировано падением, резким скручиванием шеи или чрезмерной нагрузкой на неё.
Симптомы растяжения связок: боль в задней части шеи, которая усиливается при движении; головная боль; спазмы в верхнем плечевом отделе; боль в горле, онемение в области затылка; покалывание в руках; общая слабость. При симптомах покалывания в руках необходимо скорее обратиться к врачу.
«Хлыстовая травма»
В результате этой травмы повреждаются суставы или диски, что может вызвать раздражение корешков спинного мозга, появление неврологических симптомов. К ним относятся: боль, слабость, онемение, покалывание в руках или другие ощущения, напоминающие электрический разряд. Также возможны скованность движений, головокружение или нарушения сна. Некоторым пациентам после травмы шеи немедленно требуется вызвать скорую помощь. Если симптомы появились через несколько дней после травмы, тоже следует обратиться к врачу.
Смещение шейных позвонков
Смещение обычно происходит в результате травмы или дегенеративных изменений. Симптомы смещения позвонков: головные боли; сонливость; общая слабость; боль в шее с переходом на ключицу и плечи; онемение в руках.
При тяжелом смещении кость полностью сдвигается вперед и фиксируется в этом положении, вызывая разрыв связок. Смещение позвонков шейного отдела может повредить спинной мозг и потребовать хирургического вмешательства. При менее серьезных повреждениях позвонки могут вернуться на место самостоятельно, но в любом случае стоит обратиться к врачу.
Перелом позвонка
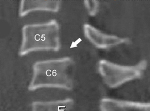
Переломы шейного отдела позвоночника составляют 20-30% всех переломов позвоночника, из них 10-20% включают повреждение спинного мозга. При переломе необходима немедленная медицинская помощь. Из-за осложнений большинство пострадавших не смогут вернуться к прежней жизни, некоторые становятся инвалидами. Одни из наиболее частых переломов — перелом позвонков С5 и С6 — они наиболее мелкие и хрупкие. Наиболее распространенная причина — неудачный прыжок в воду.
Симптомы перелома нижних шейных позвонков: головокружение, тошнота, полный или частичный паралич конечностей, слабость, мышечный тремор, затрудненное дыхание, боль в месте перелома, возможно нарушение речи. Для постановки точного диагноза необходимо сделать рентген или МРТ. Лечение будет зависеть от характера перелома и наличия осложнений.
Реабилитация после травмы шейного отдела позвоночника
Если при незначительном повреждении шеи рекомендуется отдых, ледяной компресс и приём противовоспалительных препаратов, то при тяжёлых травмах человеку требуется интенсивная реабилитация и качественный уход. Как правило, после таких травм период восстановления занимает несколько месяцев.
При поступлении пациента сотрудники реабилитационного центра должны оценить его состояние по специальным шкалам (например, по FIM). Оценка состояния поможет правильно назначить восстановительные процедуры, а также прогнозировать результаты реабилитации. Все процедуры и занятия в реабилитации направлены на то, чтобы сделать человека максимально независимым.
Если в результате травмы произошел гемипарез или тетрапарез — паралич верхних и/или нижних конечностей — человек может пожизненно оказаться в инвалидной коляске. В этом случае потребуется реабилитация, направленная на адаптацию человека к нормальной жизни и помощь в достижении максимальной самостоятельности и независимости в быту и уходе за собой.
Пострадавшему помогут научиться заново держать столовые приборы и самостоятельно принимать пищу, выполнять простые гигиенические действия, менять одежду, пересаживаться с инвалидного кресла, перемещаться в пространстве и использовать привычные предметы при приготовлении еды, уборке и других базовых бытовых активностях. Психологи помогут перестроиться на новый образ жизни и не потерять социальных связей. Такая работа может потребовать участия семьи человека с шейной травмой.
Центр реабилитации «Три сестры» занимается восстановлением пациентов как с незначительными, так и тяжёлыми травмами шейного отдела позвоночника. План реабилитации составляется индивидуально в зависимости от утраченных функций человека. Специалисты нашего центра помогут вернуть максимальную независимость и при необходимости научат близких правильным процедурам ухода и перемещения.
Посмотрите историю Евгения Смирнова, попавшего на реабилитацию после 5 месяцев реанимации в обездвиженном состоянии. За три курса реабилитации его состояние сильно изменилось: большинство ран затянулось, укрепились мышцы спины, появились движения в руках, уменьшился болевой синдром. Евгению сняли мочевой катетер и трахеостому. Он научился сидеть в инвалидном кресле и есть при помощи адаптированных приборов.
Операция на шейном отделе позвоночника
Хирург ортопед или нейрохирург может рекомендовать операцию на шейном отделе позвоночника, чтобы облегчить боль в шее, онемение, покалывание и слабость, восстановить функцию нервов и остановить или предотвратить нестабильность в шее.
Альтернативой сращению позвонков (спондилодезу) является замена межпозвонкового диска в шейном отделе позвоночника на искусственный диск, который позволяет восстановить движения в шее и стабилизировать позвоночник.
Показания для операции на шейном отделе позвоночника
Операция в этом отделе позвоночника может быть рекомендована при различных проблемах в позвоночнике. Как правило, операция может быть выполнена для лечения дегенеративных расстройств, травм или нестабильности. Эти состояния могут приводить к компрессии на спинной мозг или нервы, исходящие из позвоночника (нервные корешки).
Основные заболевания и состояния, при которых может быть рекомендовано оперативное лечение:
Дегенеративные заболевания
При дегенеративном заболевании дисков расстояния между позвонками сокращаются, вызывая изнашивание дисков, что может приводить к формированию грыжи диска.
Дегенеративные процессы также могут развиваться в суставах позвоночника (фасеточные суставы) или костных тканях с развитием спондилоартроза (спондилеза). Дегенеративные процессы в позвоночнике могут приводить к компрессии нервных структур (спинальный стеноз или компрессия корешка) с развитием такой симптоматики как боль, онемение, мышечная слабость или нарушении функции органов таза.
Деформация шейного отдела позвоночника
Нестабильность двигательных сегментов шейного отдела позвоночника вследствие различных патологических процессов может приводить к аномальной подвижности позвонков и воздействию на нервные структуры.
Ревизионная хирургия
Хирургия шейного отдела позвоночника: задачи и методики
Хирурги используют 2 основных хирургических метода для решения проблем в шейном отделе позвоночника:
Эти 2 метода могут использоваться в комбинации или же пациенту может быть проведена просто операция по декомпрессии или просто операция по стабилизации.
Понимание декомпрессионной хирургии
Хирургические методики декомпрессии могут выполняться с передним или задним доступом к позвоночнику, в зависимости от того, как и где возникла компрессия нервной ткани.
При декомпрессии ткани, давящие на корешок или спинной мозг, удаляется хирургическим путем или создается больше пространства для того, чтобы на нервную ткань не оказывалось какого-либо воздействие. Основными типами хирургических процедур декомпрессии являются:
Методики передней декомпрессии:
Основные хирургические методы стабилизации:
Декомпрессии и слияние
Иногда хирург выполняет декомпрессию и слияние. Например, после дискэктомии между позвоночными телами появляется пространство. Этот промежуток обычно заполняется костным трансплантатом (из костной ткани таза пациента или из донорской кости ) или спейсером, который поддерживает позвоночник и способствует слиянию. Этот вид операции называется передней шейной дискэктомией и слиянием или ACDF.
Многие хирурги применяют фиксационные устройства (пластины с винтами) при переднем хирургическом доступе при выполнении ACDF или корпэктомии. Эти устройства помогают повысить стабильность при слиянии.
Искусственные диски
Послеоперационное восстановление
Операция на шейном отделе позвоночника является сложной и требует тщательного выполнения ряда мер:
Риски и осложнения
Никакая операция не лишена определенных рисков и осложнений. Так как операция на шейном отделе позвоночника осуществляется с помощью переднего или заднего цервикального доступа, необходимо знать риски и осложнения, связанные с каждым из этих доступов:
Риски передней цервикальной дискэктомии и слияния (ACDF)
Риски при декомпрессионных операциях с задним доступом
Операция на шейном отделе позвоночника рекомендуется врачом только в том случае, если медикаменты и другие нехирургические процедуры, такие как физиотерапия ЛФК и т.д., не позволяют облегчить симптоматику или восстановить стабильность двигательных сегментов.
Как правило, современные оперативные методики позволяют пациенту восстановиться в течение нескольких месяцев. Тем не менее, надо понимать, что любое оперативное вмешательство, тем более, в шейном отделе позвоночника это очень сильный стресс и не доводить состояние здоровья до той черты, когда уже не избежать операции.
Смещение шейных позвонков
Спровоцировать смещение шейных позвонков можно, как врожденными патологиями, так и приобретенными травмами и заболеваниями.
Появление болевых ощущений, нарушение правильного функционирования внутренних органов – все это следствие сужения пространства в межпозвоночном канале. Бывают пациенты не торопятся обращаться к врачам, думая что боль от усталости. Последствия этого заболевания могут проявиться в межпозвоночной грыже, сколиозе, невралгии и в других патологиях позвоночного столба. Полноценная работа организма во многом зависима от строения позвоночника.
Проявление
При смещении каждого позвонка характерен свой симптом:
Все эти симптомы – свидетельство влияния смещений на многие органы человека.
Причины
Появление этого заболевания может быть по разным причинам:
Диагностика и лечение
Современная медицина с помощью оборудования способна точно установить причину смещения и назначить правильное лечение. Этот вопрос в компетенции травматолога. Пациенту назначается ряд обследований: рентгенологическое изучение, компьютерная томография спинного мозга, магнитно-резонансная томография, рентген с функциональной пробой. Необходимо точно установить место смещения, причины появления, степень деформации и далее назначить лечение.
Легкая форма деформации позвонка может ограничиться назначением медицинских препаратов и физиотерапии. Для лечения средней и тяжелой формы характерно оперативное вмешательство. Если принято решение избежать операцию, то сначала необходимо снять болевой симптом, далее рассматривать физиотерапевтические методики лечения (массаж, гимнастика, рефлексотерапия).
При реабилитационном периоде стоит воздержаться от спорта, труда, резких движений. При тяжелой форме иногда назначается использование поддерживающего корсета, для фиксации позвонков. Если такие методы не помогают, то проблема решается оперативно, чаще всего при врожденной патологии. В процессе операции врач фиксирует позвонки правильным образом, далее устраняется причина заболевания. Также в лечении применяется кинезитерапия (вытягивание позвоночника).
С понедельника по пятницу: с 09:00 до 21:00
В субботу, воскресенье: с 10:00 до 19:00
Лицензия № ЛО-77-01-017441 от 31 января 2019 г.
Адрес: г. Москва, ул. Нагатинская, д. 10
Телефон: 8 499 450-82-83
E-mail: [email protected]
Copyrights © 2021 Многопрофильный медицинский центр «Клиника на Нагатинской». Политика конфиденциальности
Как добраться в медицинский центр
1-й Нагатинский проезд, дом 14.
от метро Нагатинская:
Из метро выход №4, автобусная остановка «Метро Нагатинская». Автобус 142 до остановки 1-й Нагатинский проезд. Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Пражская:
От м. Пражская доехать до м. Нагатинская.
Из метро выход №5. Трамваи: 3, 16 до остановки 1-й Нагатинский проезд.
Из метро выход № 4, автобусная остановка «Метро Нагатинская», автобус т8 до остановки 1-й Нагатинский проезд.
от метро Анино:
Из метро выход №4. Дойти до автобусной остановки «Метро Анино», сесть на автобус т40 до остановки 1-й Нагатинский проезд.
метро Южная:
От метро Южная доехать до метро Нагатинская.
Из метро выход №4, к автобусу т8, или выход №5 к трамваям 3, 16. До остановки 1-й Нагатинский проезд.
от метро Варшавская:
От метро пройти к автобусной остановке и автобусам т40, 142, т8 до остановки «1-й Нагатинский проезд».
от метро Нагорная:
От метро Нагорная доехать до метро Нагатинская. Выход №4 к автобусам т8, 142, н8(ночной), т40, или выход №5 к трамваям 3, 16 до остановки «1-й Нагатинский проезд».
от метро Тульская:
Из метро выход №2, перейти Большой Староданиловский переулок, слева будет аптека «Ригла» и сеть магазинов. Пройти через парк к Даниловской часовне, повернуть направо и выйти к трамвайной остановке «Серпуховская застава». Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд».
от метро Царицыно:
От Царицыно доехать до метро Каширская, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Орехово:
От метро Орехово доехать до метро Каширская, выход №4, повернуть направо, пройти памятник Г.К. Жукову, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Домодедовская:
Из метро выход №12, слева будет автобусная остановка. Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд».
от ж/д станция Чертаново:
От станции перейти дорогу, пройти вдоль Проектируемого проезда к Дорожной улице, повернуть налево, идти к автобусной остановке «Центр боевых искусство». Автобусы: 683, 225, 241. Доехать до остановки «Метро Варшавская». Перейти дорогу, пройти к автобусной остановке и автобусам т40, 142. Доехать до остановки 1-й Нагатинский проезд.
от метро Коломенская:
Из метро перейти дорогу и пройти Билайн и Юнистрим к остановке «Метро Коломенская». Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №7, к автобусной остановке «Метро Коломенская». Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №5, справа будет автобусная остановка. Автобусы: 901, 299, 608, т71. Доехать до остановки «1-й Нагатинский проезд». Пройти Пятерочку (будет слева), повернуть налево к Почте и Вестерн Юнион, идти прямо по Проектируемому проезду. Выйти к 1-вому Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Технопарк:
От Технопарка доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Автозаводская:
От метро Автозаводская доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».