Как восстановить зуб с дыркой
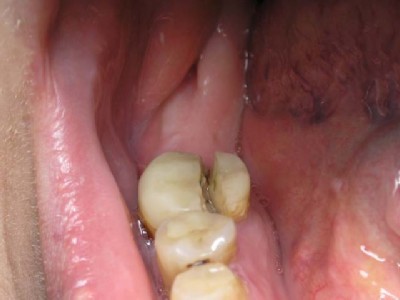
Что делать если мертвый зуб сломался под корень?
Для начала совсем немного теории. Почему же мертвые зубы так часто ломаются? Создавая доступ к корневым каналам, врач убирает достаточно много тканей. При этом, как правило, к необходимости лечения каналов приводит запущенный кариес, который к моменту лечения уже «съел» часть зуба. В результате этих двух причин после лечения каналов пациент получает сильно ослабленный зуб. Некоторые стенки при этом могут совсем отсутствовать, некоторые будут сильно истончены. Представьте себе невскрытую банку колы… или пива (кому что ближе). Попробуйте ее сломать руками. Это сделать будет непросто. Теперь вскройте, выпейте содержимое и получится модель зуба с убранными внутренностями и тонкими стенками. Не надо быть качком-бодибилдером, чтобы теперь ее легко смять руками. Примерно то же происходит и с мертвыми зубами. Хрупкие стенки не выдерживают большой и постоянно повторяющейся циклической нагрузки при жевании. Наши жевательные мышцы могут развивать усилие до 400 кг см2. Представьте, что на Вашем зубе изо дня в день скачет вот такой 400-килограммовый юноша.
При этом уже совершенно не важно, что Вы едите: сухари-орехи или свежую булку. Рано или поздно ослабленные стенки зуба треснут. И вот такой результат неизбежен.
Что же делать, если зуб сломался? Удалять его? Или его можно будет восстановить? И, если можно, то как это сделать лучше? Основной критерий, по которому врач принимает решение о целесообразности сохранения «пенька», это количество и качество твердых тканей, возвышающихся над десной. В идеале это должно быть так: края зуба по всему периметру выше уровня десны, высота стенок не менее 2-3 мм, толщина не менее 1-2 мм.
При этом чем выше и толще стенки, тем лучше прогноз для реставрации. Если же скол стенки зуба произошел глубоко под десну, то такие зубы часто приходится удалять. Потому что никакую конструкцию с хорошим прогнозом на такие зубы не сделать.Если этим правилом пренебречь, то в самом обозримом будущем мы получим что-то вроде этого.
А что же тогда для нас? Вот несколько возможных правильных вариантов восстановления сильно разрушенных мертвых зубов.
1. Восстановление культи зуба пломбой + коронка.
Например, как в этом клиническом случае. Для воссоздания основы зуба в таких случаях используется специальный композитный материал или амальгама *
2. Восстановление культи зуба пломбой на стекловолоконном штифте + коронка.
Все то же самое, но пломбировочный материал «укрепляется» штифтом. Делается это обычно тогда, когда тканей зуба совсем мало и надежды на них особой нет.
3. Культевая вкладка + коронка.
В данном случае основа для коронки делается в зуботехнической лаборатории и представляет из себя монолитную конструкцию, вклеиваемую внутрь канала. Культевые вкладки на сегодняшний день могут изготавливаться из металлов (кобальт-хромовый и золото-платиновый сплавы) или диоксида циркония.

Это основные методики восстановления зуба, если он сломался. Выбор между ними каждый стоматолог делает на свое усмотрение. Единственное, что нужно помнить: любая методика, подразумевающая установку штифта в корневой канал, требует их идеального лечения, ибо повторного относительно легкого доступа к ним уже не будет. Поэтому любое лечение со штифтами является по факту последним для зуба, после чего чаще всего возможно только удаление. По этой и некоторым другим причинам сегодня имеется тенденция ухода от изготовления любых штифтовых конструкций, особенно культевых вкладок.
Так что теперь Вы знаете как и чем лучше всего восстанавливать сломавшиеся мертвые зубы.
Перелечивание каналов зуба с микроскопом в сложных случаях
Продолжим разговор о расширенных возможностях стоматолога при лечении каналов с помощью операционного микроскопа. И в этом блоке я покажу несколько клинических случаев из своей практики, в которых доктору без мощного увеличения практически нечего ловить.
1. В канале зуба сломан инструмент.
Итак, в этом случае мы видим на снимке «спиральку» в одном из каналов. Она показана стрелкой. Точками обведен воспалительный очаг вокруг корня зуба.
Чтобы хорошо очистить корневые каналы, стояла задача удалить этот отломок. При этом он находился довольно глубоко и имел небольшие размеры. Без вооруженного микроскопом глаза задача была бы трудновыполнимой. На фото ниже красной стрелкой показан отломок в глубине канала. Видя его, стоматологу уже намного легче обломок убрать и вывести наружу (зеленая стрелка).
В конечном счете инструмент был удален, а каналы полностью очищены и запломбированы.
Теперь нет сомнений, что гранулема, выросшая на корне зуба и грозившая его удалением, уйдет через несколько месяцев. И существованию зуба более ничего не будет угрожать.
2. Закрытие перфораций зуба.
В нашем случае нижний жевательный зуб был после лечения восстановлен пломбой на штифте. да не на одном. Видимо, работал принцип «кашу маслом не испортишь». Но то каша, а вот для зуба «многоштифтов» обернулось фактически убийством: один из штифтов был установлен мимо корневого канала и пробил дно насквозь. Возможно, зуб был подвижный и доктор хотел таким образом его немного укрепить но тогда стоило выбрать штифт подлиннее.
Вот на фото после удаления старой пломбы обнаруживаются 2 штифта, вкрученные в зуб (слева), а после их удаления мы видим дно полости зуба в пробоинах (справа).
Лужица крови как бы намекает, что здесь имел место криминал. Доктор-киллер пытался засверлить зуб насмерть и ему это почти удалось. Чаще всего зубы с перфорациями отправляются стоматологами на удаление. Но при хорошей визуализации, которую дает операционный микроскоп, вполне реально аккуратно обработать нанесенные зубу раны и заштопать беднягу. Что и было сделано.
После закрытия перфорации корня, основной проблемы этого зуба, которая вела его прямиком в руки хирурга, были перелечены корневые каналы и корень, таким образом, остался сохраненным для последующего протезирования.
3. Ступени в корневых каналах.
Такое осложнение приводит к тому, что врач теряет направление канала и часть его остается необработанной. В этом пространстве потом и селится микрофлора, приводящая к возникновению хронических воспалительных процессов на корнях зубов.
Фото при вскрытии полости зуба.
После удаления массы старого пломбировочного материала из пройденной части канала мы утыкаемся в ступеньку (красная стрелка), дальше которой не смог пройти инструментом предыдущий стоматолог.
С микроскопом становится возможной четкая визуализация направления изгиба канала. Это вкупе с правильными инструментами позволяет обойти ступеньку и нащупать истинный ход корневого канала (снимок справа с введенным на всю длину инструментом).
Дальше становится возможной полная очистка канала от распада, который служил пищевым складом для существования микробов. После завершения очистки остается только полностью герметично запломбировать все каналы и восстановить зуб. Теперь гуттаперча плотно заполнила все пространство каналов.
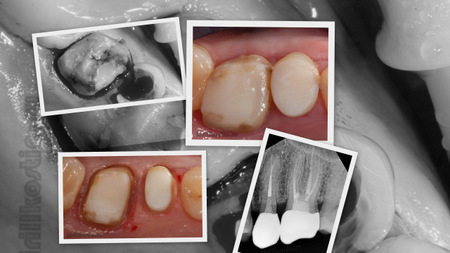
Снимки до и после лечения. В корневых каналах этого зуба не осталось пустот, в которых могут жить микробы, попутно провоцируя воспалительный процесс.
Перфорация зуба: что делать и стоит ли паниковать?
Перфорация (дна, стенок зуба или корневого канала) — это осложнение, которое может возникнуть в процессе эндодонтического лечения при работе борами, ручными или машинными инструментами для механической обработки канала, а также при установке штифтов и вкладок, и представляющее собой патологическое (неестественное) сообщение (отверстие) с поддерживающими окружающими тканями (кость, десна, периодонтальная связка).
Виды перфораций
По уровню локализации:
Корневая часть зуба (канал)
По времени возникновения:
Возможные причины перфорации
Давайте теперь посмотрим почему может возникнуть данное осложнение.
Перфорации чаще всего связаны с ошибками врача (неаккуратная работа борами, незнание анатомии и отсутствие опыта, неправильная работа инструментами для механической обработки каналов и т.д.). Также важную роль играет дистопия зубов (неправильное положение в зубном ряду), сложная анатомия системы корневых каналов, кальцификация полости зуба и облитерация каналов.
Очень редко причиной может быть травма или запущенный кариозный процесс.
Разберемся более подробно с каждым видом перфораций.
Перфорации стенки зуба чаще всего происходят в момент работы борами при создании доступа к корневым каналам и отклонении от оси зуба.
Перфорации в области фуркации возникают в результате чрезмерного препарирования в процессе создания доступа к корневым каналам ; при установке штифтов, когда отклоняются от хода канала; при поиске устья (входа в канал) в случае облитерации (облитерация или кальцификация — процесс при котором происходит отложение заместительного дентина, который плотно закрывает просвет канала).
Перфорации стенки корневого канала могут возникать при сложном анатомическом строении каналов (изгибы, разветвления каналов), при чрезмерном давлении на инструменты, неправильном направлении введения инструмента, при ошибках на начальных этапах работы (создание ступенек, закупорка просвета канала опилками при недостаточной ирригации), при подготовке канала под штифт, при попытках извлечь сломанные фрагменты инструментов, а также при повторном эндодонтическом лечении.
Стрип-перфорации как правило возникают при подготовке канала под штифт или при попытке достать сломанные фрагменты инструментов. В данном случае стенка канала как бы “протирается” и образуется дефект продолговатой формы.
Как диагностировать перфорацию?
Если перфорация происходит в процессе лечения пациент может почувствовать болевое ощущение, а врач визуально увидит кровотечение из зоны перфорации.
Старые перфорации мы можем увидеть на рентгеновских снимках и при анализе компьютерной томограммы. Например, незапломбированный или недопломбированный канал, периапикальные очаги, чрезмерный выход пломбировочного материала в области стенки корня, отклонение пломбировочного материала от хода канала, когда границы установленного штифта пересекают границы канала. Все это может помочь заподозрить наличие перфорации.
Также перфорацию мы можем визуализировать в операционный микроскоп при повторном эндодонтическом лечении или диагностическом препарировании.
Симптомы перфорации
Свежие перфорации, как правило, не сопровождаются симптомами, но может возникнуть болевое ощущение в момент ее возникновения.
Старые перфорации, также, обычно протекают бессимптомно.
Могут периодически возникать неприятные ощущения при накусывании или незначительные болевые ощущения.
Лечение перфорации
Тактика лечения зависит от многих факторов:
Если эта перфорация свежая, то после остановки кровотечения ее необходимо сразу же закрыть материалом на основе МТА. Это специальный цемент (минеральный триоксид агрегат), который обладает биосовместимостью, химической связью с дентином, высокой степенью герметизации и стимулирует образование цементно подобной ткани, что нам особенно важно при закрытии таких дефектов.
Если это перфорация корневого канала небольшого объема, ее можно закрыть при пломбировке канала биокерамическим силером.
Застарелые перфорации, как правило, всегда инфицируются, поэтому перед их закрытием необходимо провести очистку краев перфорации: механическое удаление инфицированного дентина и медикаментозную обработку (по сути это своего рода “рана”, которая перед нанесением лечебной мази требует удаления “загрязненных” тканей).
Таким образом, чем быстрее будет закрыта перфорация, тем лучше, ведь снижается риск повреждения тканей пародонта (связки и костной ткани), которое приводит к возникновению поражений трудно поддающихся лечению.
А вот если оставить проблему без лечения, то можно получить осложнения, такие как:
После лечения зуба с перфорацией он подлежит динамическому наблюдению и рентгенологическому контролю.
Давайте подведем итог: создание перфорации в подавляющем большинстве случаев является ошибкой врача, несмотря на современные технологии и инструменты. Такие ошибки случаются достаточно часто, и редкий врач ни разу за всю свою практику не перфорировал ни одного зуба. От этой ошибки не застрахован никто, но, при соблюдении ряда определенных правил, можно свести риск возникновения перфорации к минимуму.
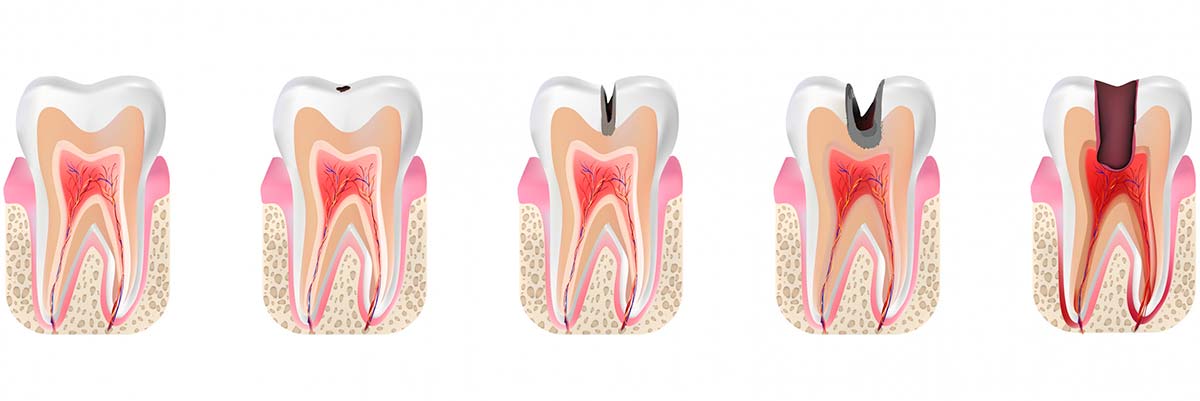
Как лечат глубокий кариес?
Стоматологи рекомендуют хотя бы раз в год проходить профилактические осмотры и при выявлении кариеса лечить его на ранней стадии. К сожалению, многие пациенты обращаются к врачу уже с запущенной формой заболевания. В этой статье расскажем, почему и как возникает глубокий кариес, расскажем о методах лечения.
В этой статье
Зоны поражения кариесом и стадии заболевания
Кариесом называют стоматологическое заболевание, при котором под воздействием микроорганизмов и других факторов происходит разрушение структуры зубных тканей.
Механизм развития болезни обусловлен жизнедеятельностью бактерий Стрептококков мутанс и некоторых других видов. Они обладают кариесогенным действием, создают условия для развития кариозного процесса. Это происходит следующим образом.
Бактерии накапливаются на зубах и формируют биологическую пленку — зубной налет. Когда мы едим пищу, богатую углеводами, бактерии зубного налета активно перерабатывают содержащиеся в них сахара и производят органические кислоты, опасные для наших зубов. Они разрушают структуру эмали, лишают ее минеральных веществ, проникают вглубь зуба. Чем больше кислот вырабатывают микроорганизмы ротовой полости, тем более активно и быстро идет разрушение зубных тканей.
Поражение зубов кариесом происходит не мгновенно, от маленького пятнышка до появления дырки в зубе может пройти несколько месяцев. По тому, как глубоко проник кариозный процесс, выделяют несколько стадий заболевания.
На поверхности эмали появляется небольшой очаг деминерализации. Он выглядит как беловатая точка или штрих. Невооруженным взглядом заметить такие изменения почти невозможно. А при условии, что других симптомов (боли дискомфорта) на этом этапе нет, человек часто пропускает начало кариеса и не обращается к врачу.
Если пятно не было замечено вовремя, постепенно оно разрастается, ткани эмали разрушаются, и в ней образуется полость — небольшая дырочка. Как правило, боли по-прежнему нет, хотя в полость может попадать пища или повышается чувствительность зубов.
Форма среднего кариеса характеризуется проникновением патологического процесса в дентин — костную ткань под эмалью. На этой стадии в дентине образуется кариозная полость, боль становится выраженной, зуб реагирует на температурные или вкусовые раздражители. Чаще всего люди обращаются к врачу-стоматологу с перечисленными симптомами.
Если по какой-то причине Вы не стали лечить средний кариес, патология прогрессирует и приближается к пульпе — зубному нерву. Это самая сложная и опасная форма кариеса, потому что есть высокий риск распространения инфекции на пульпу, периодонт и развития осложнений.
Глубокий кариес и его особенности
Глубокий кариес — это всегда запущенный патологический процесс. Он не может возникнуть мгновенно, за несколько дней. Как правило, глубокая форма кариеса развивается много месяцев, иногда — лет. При этом человек не обращается к врачу и не предпринимает меры по лечению кариозного процесса.
Основная особенность и одновременно опасность глубокого кариеса в том, что он располагается в непосредственной близости от пульпы — сосудисто-нервного пучка — и создает угрозу развития пульпита, периодонтита. Повышается риск проникновения инфекции в другие органы и ткани, а также потери зуба.
Для глубокого кариеса характерны следующие симптомы:
Стоматологи отмечают, что нередко при глубоком кариеса жалобы у пациента отсутствуют. Но это не уменьшает риск развития осложнений.
Факторы риска для возникновения глубокого кариеса
Глубокое поражение зуба кариесом чаще всего возникает при наличии следующих факторов риска:
И, конечно, одна из основных причин развития глубокой формы кариеса — это поздняя диагностика и несвоевременное лечение.
Формы глубокого кариеса
Глубокий кариес может протекать в двух формах — острой и хронической. Каждая имеет свои особенности. Острый глубокий кариес характеризуется стремительным развитием и способен за короткое время поражать большую площадь зуба. При поверхностном осмотре полость в зубе выглядит маленькой. Но дальнейшая диагностика показывает, что это кариес глубокой стадии, и она почти достигла зубного корня. Именно острый кариес чаще всего сопровождается осложнением в виде пульпита. Поэтому при его лечении стоматологу приходится не только препарировать зуб и ставить пломбу на зубную коронку, но также удалять нерв и пломбировать каналы.
Хронический глубокий кариес, в отличие от острого, — это медленный, вялотекущий процесс. Хотя большая часть зуба при такой форме разрушена, кариозная полость по площади меньше, чем при остром кариесе. Пациент может высказывать жалобы на периодическую ноющую боль, которая не зависит от внешних раздражителей и возникает сама собой.
В зависимости от зоны поражения, глубокий кариес можно поделить на пришеечный, фиссурный или расположенный на передних резцах.
По скорости развития патологического процесса его делят на компенсированный (относительно медленного развития), субкомпенсированный (со средней скоростью развития) и декомпенсированный (с высокой скоростью развития). Объективно любую форму глубокого кариеса можно вылечить, но потребуется разное количество времени и усилий.
Особенности диагностики глубокого кариеса
Запущенный кариес часто имеет ту же клиническую картину, что и пульпит и некоторые другие стоматологические заболевания. Поэтому прежде чем начать лечение, врач должен провести дифференциальную диагностику и понять, какую именно патологию лечить.
Отличить глубокий кариес от очагового пульпита можно по ряду симптомов. При пульпите зондирование полости стоматологическим зондом будет вызывать боль только на одном участке — в зоне поражения пульпы, тогда как при глубоком кариесе болевые ощущения возникают по всей поверхности зуба.
Отличить глубокий кариес от среднего также поможет процедура зондирования. При среднем она почти безболезненна, потому что между чувствительной пульпой и дном кариозной полости сохранился довольно толстый слой дентина. При глубокой форме зуб реагирует на зондирование выраженной болью. Отличить глубокий кариес от фиброзного пульпита помогает метод электроодонтодиагностики. В большинстве случаев для подтверждения диагноза врач назначает рентгенографию.
Как можно вылечить глубокий кариес?
Такое заболевание, как глубокий кариес, можно лечить в одно или два посещения.
Первый вариант проводится по такой схеме:
Лечение в два посещения проводится по такой схеме.
В первый визит проводят обезболивание, раскрытие кариозной полости и удаление пораженных тканей. В полость устанавливают лечебную прокладку и закрывают ее временной пломбой.
Во второе посещение через несколько дней или недель, если у пациента отсутствуют жалобы, временную пломбу меняют на постоянную.
Лечение в два посещения считается предпочтительным, потому что есть возможность понаблюдать за состоянием зуба до установки постоянной пломбы. При возникновении боли, дискомфорта и других симптомов можно провести дополнительные лечебные манипуляции, убедиться, что пораженные ткани удалены полностью. При лечении зуба в два посещения гораздо реже возникают осложнения и рецидивы кариеса.
Заключение
Глубокий кариес является самой запущенной формой кариозного процесса и расположен близко к зубному нерву. Он опасен осложнениями в виде пульпита и периодонтита, при отсутствии лечения может вызвать инфицирование других тканей или привести к потере зуба. Лечить глубокий кариес сложнее других форм заболевания. Чтобы лечение было эффективным, зачастую требуется два визита к врачу. Чтобы избежать долгого и болезненного лечения, сохранить здоровье зубов, рекомендуется лечить кариес на ранних стадиях, пока он не проник в глубокие ткани.
Реставрация зубов
Улыбаться и смеяться без стеснения иногда мешают сколы, щербинки, недостатки эмалевой поверхности или вовсе отсутствие зубов. Стоматологические клиники предлагают способы решения зубного вопроса — реставрацией зубов.
Реставрация — это не про музеи
Восстановление естественной структуры зуба композитными материалами, установка имплантов или коронок — в стоматологии называют «реставрация».
Протезирование зубов пригодится и для нормализации пищеварительных процессов, ведь жевание — первая ступень переваривания и усвоения.
Когда без реставрации не обойтись:
Противопоказания к реставрации зубов:
Какие варианты предлагают
Способы восстановления делят на две группы:
Прямой способ — использование композитного пломбировочного материала.
К преимуществам метода относятся:
К непрямым техникам относятся использование виниров или люминиров, постановка коронки или мостовидного протеза, а также имплантация — существенные вмешательства в полость рта.
Плюсы: низкая восприимчивость к внешнему воздействию, как следствие, высокая износостойкость, реже меняют цвет.
Очевидные минусы — стоимость. Работы с применением непрямого метода подразумевают другой порядок цен. Кроме того, в случае с установкой имплантов или протезов, восстановление пойдет в несколько этапов и займет больше времени.
Дополнительная информация: стоматолог проводит тщательную диагностику (в том числе рентген) и после этого выбирает подходящую технологию реставрации, основываясь на клинической картине.
Композитная реставрация зубов
В данном случае для восстановления используют пломбировочный материал, состоящий на 40-60 % из диоксида кремния, силиката цирконий или титана. Остальная часть по составу — органическое вещество, затвердевающее при химических реакциях и воздействии света (происходит полимеризация).
Важно! Если стоматолог не проведет тщательное удаление кариозных областей и нанесет композитный материал — это приведет к распространению поражения на здоровые ткани под пломбой и развитию периодонтита или пульпита. Впоследствии зуб будет подлежать удалению.
5. К предварительной обработке относится также выравнивание поверхности для надежного сцепления с материалом реставрации;
6. Нанесение или накладывание материала на восстанавливаемый участок — формирование анатомического строения и рисунка, неровностей естественной эмали;
7. Проверка удобства ношения нарощенного участка — врач просит накусывать место, пациенту необходимо ответственно подойти к процессу, чтобы избежать постоянных походов к врачу для обточки;
8. Дополнительная шлифовка в случае необходимости.
Конечно, пациент будет испытывать некоторый дискомфорт сразу после завершения процесса реставрации зубов до и после, но эти ощущения продлятся два-три дня до полного привыкания.
Установка коронки
К этому методу прибегают в случае значительного разрушения зуба (более 50 %), неправильном расположении зуба или наличии эстетического дефекта, не поддающегося коррекции композитным материалом.
В таком случае изготавливают «копию» переднего или жевательного зуба — коронку, которую устанавливают на зуб.
Этапы восстановления коронкой:
2. Подготовка зуба — избавление от нерва, обработка и запечатывание каналов пломбировочным материалом, обтачивание зуба;
Обратите внимание: если разрушение зуба существенно, в таком случае применяют штифт или культевую вкладку, которую изготавливают по слепку.
3. Снятие слепка с обработанной поверхности, выбор материала и цвета коронки, установка временной пломбы;
4. Примерка зубного протеза на следующем приеме;
5. Финальная установка коронки.
Срок привыкания к инородным материалам в полости рта — две или три недели.
В зависимости от задачи, которую будет выполнять коронка, бюджета пациента и отношению к эстетике устанавливают следующие материалы:
Мост или имплант
При полном отсутствии зуба стоматолог предложит установку:
Виниры и люминиры
Установка тонких пластинок, повторяющих цвет и форму зубов для высокого уровня эстетики при улыбке — современный способ восстановления несовершенств.
Этапы восстановления винирами:
О том, сколько стоит реставрация зубов, говорят только после диагностики: пациенту могут предложить несколько вариантов решения проблемы, из которых он выберет, в соответствии с бюджетом.
Однако, например, вопрос отсутствия зуба решают только установкой импланта, что в проверенной клинике стоит недешево.
Соблюдайте правила гигиены полости рта, регулярно посещайте профилактические осмотры стоматолога и профессиональную чистку, и дорогостоящая реставрация не понадобится.